Блокада поясничного сплетения (передний доступ)
Carlos A. Bollini,
Carlos Sforsini,
Luis Vascello
Блокада только бедренного нерва или сочетание с блокадами других нервов - это наиболее часто используемый метод регионарной блокады в хирургии нижних конечностей. Если необходимо получить блокаду всех ветвей поясничного сплетения, то следует блокировать латеральный кожный и запирательный нервы. Блокада трех нервов поясничного сплетения, которые идут к нижней конечности, методом однократного введения известна как блокада «3-в-1» и обсуждается в этом обзоре. Если необходима полная и односторонняя блокада чувствительности ноги, то следует выполнить комбинированную блокаду бедренного, латерального кожного, запирательного и седалищного нервов. Мы отдаем предпочтение месту введения, расположенному непосредственно на паховой складке. Этот метод легко выполним . Метод вызывает незначительный дискомфорт у больных; большинство пациентов, особенно молодые пациенты, указывают на «чувство стеснения», связанное с областью введения - его близостью с гениталиями. Мы предпочитаем метод стимуляции периферических нервов (СПН). Поиск двигательной реакции начинается при интенсивности = 1 мА, с продолжительностью 0,1 мс и частотой 2 Гц. Игла продвигается до появления соответствующей мышечной реакции: движения коленной чашечки вверх и вниз («танец коленной чашечки») и/или подергивания четырехглавой мышцы, уровень II : с < 0,5 мА, длительность импульса = 0,1 мс и частота = 2 Гц. Часто проводятся инфузии через длительный бедренный катетер. При хорошем знании анатомии и владении методом СПН, нервная блокада поясничного сплетения (передний доступ) или изолированного нерва является безопасной, эффективной и хорошо переносится больными.
Эта блокада была впервые описана Labat в 1912 году [1]. Бедренный нерв можно блокировать отдельно или вместе с другими нервами. Если необходимо получить блокаду всех ветвей поясничного сплетения [2], которые идут по одной стороне к нижней конечности, то следует блокировать латеральный кожный нерв бедра и запирательный нерв. Блокада нервов поясничного сплетения, которые идут к нижней конечности, путем однократного введения известна как блок «3-в-1» [3], метод будет обсуждаться ниже. Если необходима полная и односторонняя блокада чувствительности ноги, то следует выполнить комбинированную блокаду бедренного, латерального кожного, запирательного и седалищного нервов. Высокая частота успеха методов « видео-ассистированных» операций уже привела к росту частоты операций на колене, а также росту частоты реконструктивных операций на суставе.
Блокада только бедренного нерва или сочетание с блокадами других нервов - это наиболее часто используемый метод регионарной блокады в хирургии нижних конечностей.
Анатомический обзор
Бедренный нерв – это одна из терминальных ветвей поясничного сплетения. Он начинается от задних корешков L2-L3-L4. Нерв проходит через малый таз наискось сквозь волокна поясничной мышцы, выходит из поясничной мышцы на нижней границе, а затем идет вниз в промежутке между поясничной и подвздошной мышцами (рисунок 1).
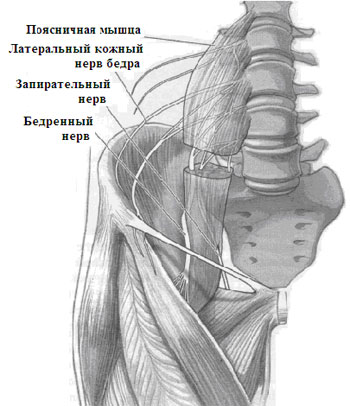 |
| Рисунок 1. Бедренный нерв проходит через малый таз наискось сквозь волокна поясничной мышцы, выходит из поясничной мышцы на нижней границе. |
Нерв выходит из таза на бедро под паховой связкой кзади и латеральнее бедренных сосудов, отделенный от них подвздошной фасцией.
На уровне паховой связки или выше нее, нерв разделяется на передние ветви: латеральную и медиальную, а также на задние ветви или четырехглавый нерв (рисунок 2).
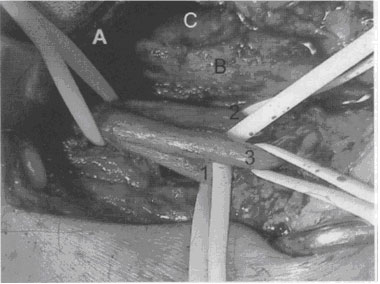 |
| Рисунок 2. Препарирование на уровне паховой связки. Бедренный нерв: 1 - глубокая ветвь; 2 – медиальная ветвь; 3 – латеральная ветвь. А – паховая связка . В - бедренная артерия . С - бедренная вена. |
Передний латеральный кожный нерв бедра лежит более поверхностно. Он является моторным для портняжной мышцы и чувствительным для кожи переднемедиальной поверхности бедра и медиальной поверхности колена. В то же время, передний медиальный кожный нерв бедра является моторным для гребенчатой мышцы и приводящей длинной мышцы, чувствительным для верхней и медиальной поверхности бедра.
Задняя ветвь или четырехглавый нерв - более глубокий. Он делится на четыре двигательные ветви для четырех мышц четырехглавой мышцы, а также отдает чувствительные ветви или подкожный нерв, который обеспечивает иннервацию переднемедиальной поверхности колена и идет вместе с подкожной веной по переднемедиальной поверхности ноги вниз до медиальной лодыжки.
Важно подчеркнуть, что бедренный нерв располагается в различных апоневротических пространствах и глубже бедренных сосудов. Бедренная артерия и вена располагаются между широкой и подвздошной фасциями, тогда как нерв располагается ниже подвздошной фасции [4].
Нерв проходит латеральнее (кнаружи) бедренной артерии и на расстоянии 1 поперечный палец от нее ( 2 см ). Следовательно, они не являются частью общего сосудисто-нервного пучка, несмотря на то, что происходит в подкрыльцовой ямке. Этот нерв главным образом двигательный (80%), следовательно, определение его местонахождения лучше выполнять с помощью стимулятора периферических нервов, а не с помощью методов парестезии. Нужно помнить схему «ВАН» (вена, артерия, нерв).
Показания
- Послеоперационное обезболивание при патологии коленного сустава средней и высокой сложности.
- Перелом коленной чашечки, разрыв сухожилия четырехглавой мышцы , артроскопия коленного сустава. Как монометод или в сочетании с другими методами, для амбулаторных операций на задней крестообразной связке колена [5-9].
- Полное протезирование коленного сустава как монометод, так и в сочетании с блокадой седалищного нерва, однократное и длительное введение [10-19].
- Предоперационное обезболивание у больных с переломом бедра до медиальной трети и/или транспортировка из палаты в операционную или в рентген-кабинет, для перемещения и расположения на операционном столе, перед выполнением перидуральной или субарахноидальной блокады у этих пациентов [20, 21].
- После пластики четырехглавой мышцы , для расположения и удаления пластин и винтов из бедра или полного протезирования коленного сустава (ППКС) у пациентов, которым требуется мобилизация в раннем послеоперационном периоде.
- Эти методы улучшают оценку острого повреждения колена при артроскопии и других операциях на коленном суставе, так как блокада обоих нервов достаточным объемом местного анестетика блокирует чувствительность всей нижней конечности.
- Для биопсии мышц у пациентов со злокачественной гипертермией [22].
Оборудование
- Маркер
- Миллиметровая линейка
- 20- мл шприц
- 25-G игла
- Местный анестетик
- Стимулятор периферического нерва
- Накожный электрод
- 22-G, 50- мм изолированная игла
- Катетер
Метод
- Пациент находится в положении на спине. Нижняя конечность располагается в легком приведении и наружном отведении на 10°-20° или в «нейтральном положении». Легкая седация.
- Оператор располагается на противоположной стороне.
- Определяются и отмечаются маркером анатомические ориентиры: паховая связка простирается от переднего верхнего подвздошного гребня до латерального края лобкового бугорка; пульсация бедренной артерии (рисунок 3).
- У пациентов с ожирением ассистент должен поддерживать «фартук» по направлению к голове.
- Определяется пульсация бедренной артерии, пальцы руки располагаются, распределяя давление таким образом, чтобы защитить и закрыть артерию ниже. Бедренная артерия является наиболее важным ориентиром (рисунок 4).
- Для визуализации бедренной артерии можно использовать допплерометрию.
 |
| Рисунок 3. Анатомические ориентиры: передний верхний подвздошный гребень (ПВПГ), латеральный край лобковой кости, паховая связка, паховая складка. |
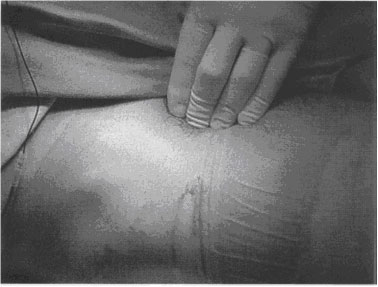 |
| Рисунок 4. Определяется пульсация бедренной артерии, пальцы руки располагаются, распределяя давление таким образом, чтобы защитить и закрыть артерию ниже. Бедренная артерия является наиболее важным ориентиром. |
Метод классической парестезии по Labat и процедура для расположения катетера
- Делается «лимонная корочка» в точке расположенной непосредственно под паховой связкой ближе к латеральной стенке пульсации бедренной артерии. Так как палец чувствует пульсацию ниже паховой связки, «лимонная корочка» делается на палец ниже линии паховой связки (1- 2 см ).
- 22-G 2-дюймовая (5-см) игла с коротким скосом вводится перпендикулярно к коже и затем продвигается немного в цефальной плоскости.
- Обычно ощущается два «хлопка», так как игла проходит через широкую фасцию и подвздошную фасцию. Ощущается потеря резистентности, когда игла проходит подвздошную фасцию.
- Иглу продвигают до получения этих двух «хлопков» или до ощущения потери резистентности. Парестезия не является необходимой при этом методе [24]. У пациентов могут быть болезненные ощущения.
- Если используется метод парестезии, а парестезия не отмечается, то иглу следует перенаправить латерально и/или медиально. Нерв расположен поверхностно приблизительно на 2 до 3 см от поверхности кожи.
Метод стимуляции периферического нерва
Различие между этим методом и классическим методом основано на месте введения. При проведении этого метода мы предпочитаем место введения, расположенное непосредственно на бедренной складке [23]. Если эта складка не отмечена, пациентов просят согнуть ногу. Если это невозможно, то дистальную точку отмечают на 5 см от паховой связки и латеральнее по пульсации артерии (рисунок 5).
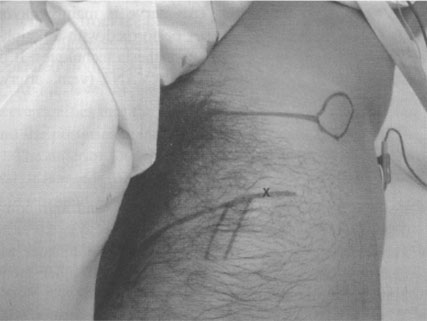 |
| Рисунок 5. Бедренная складка и место пункции, обозначенное X. |
Поиск моторной реакции начинается с интенсивности 1 мА, с продолжительностью 0,1 мс и частотой 2 Гц. Иглу продвигают перпендикулярно к коже (рисунок 6) или немного цефально до получения соответствующей мышечной реакции: движения коленной чашечки вверх и вниз (« танец коленной чашечки ») и/или подергивания всей четырехглавой мышцы , уровень II : ≤ 0,5 мА, с продолжительностью пульсации 0,1 мс и частотой 2 Гц.
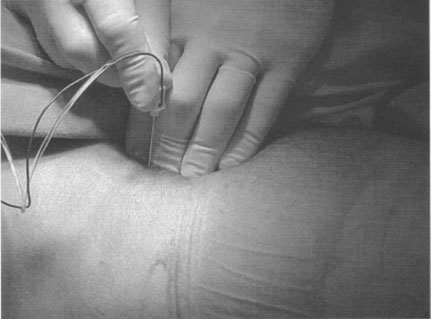 |
| Рисунок 6. Иглу продвигают перпендикулярно к коже или немного цефально до получения соответствующей мышечной реакции: движения коленной чашечки вверх и вниз («танец коленной чашечки ») и/или подергивания всей четырехглавой мышцы , уровень II : ? 0,5 мА, с продолжительностью пульсации 0,1 мс и частотой 2 Гц. |
Наиболее частыми первыми реакциями являются изолированные подергивания портняжной мышцы вследствие стимуляции передней латеральной ветви и подергивания приводящей мышцы вследствие стимуляции передней медиальной ветви. Это может смущать оператора и ошибочно рассматриваться как соответствующая реакция. Если это происходит, то верхушку иглы следует перенаправить латерально и продвигать глубже, не обращая внимание на это подергивание.
Если пациент находится на скелетном вытяжении, то нерв будет располагаться глубже, и в зависимости от толщины бедра блокада будет более трудна для выполнения. Если у этих больных будет использоваться нейро-локализатор, то мы рекомендуем начинать с малого тока < 1 мА, так как подергивания четырехглавой мышцы может возникнуть резко при прохождении через подвздошную фасцию, это может быть очень болезненным.
В последние годы появился определенный интерес относительно применения ультразвукового исследования для более точного определения расположения иглы. Marhofer [25] показал, что этот метод уменьшает время развития и улучшает качество сенсорной блокады по сравнению с использованием нейро-локализатора.
Местный анестетик
Выбор местного анестетика зависит от намеченной цели. Если блокада делается для интра- и послеоперационного обезболивания, то мы используем 0,25% или 0,5% бупивакаин в объеме 10 - 15 мл с адреналином 1:200 000 [4].
Мы используем только 1,5% или 2% лидокаин или мепивакаин с адреналином, если нам необходимо быстрое развитие анестезии, например в случае биопсии мышц. Некоторые авторы ссылаются на дополнение клонидина, а не адреналина.
Комментарии
Этот метод прост для выполнения. Метод вызывает незначительный дискомфорт у больных; большинство пациентов, особенно молодые пациенты, указывают на «чувство стеснения», связанное с областью введения - его близостью с гениталиями .
- В большинстве случаев достаточно легкой седации мидазоламом от 1 до 2 мг.
- Развитие блока занимает от 20 до 30 минут.
- У пациентов с болевым синдромом в раннем послеоперационном периоде блокаду можно повторить.
Мы считаем, что место введения должно находиться на уровне бедренной складки. Блокады ближе к паховой связке должны выполняться только в тех случаях, где показано введение катетера для длительной инфузии [26].
Пациенты должны быть предупреждены заранее, что им не следует ни гулять, ни опираться на обезболенную ногу, пока эффект блокады будет сохраняться. Иначе, они могут упасть.
Блокада «три-в-одном» (3-в-1)
Цель этого метода, предложенного Winnie с соавторами [3], - блокада трех нервов (бедренного, латерального кожного нерва бедра и запирательного нерва) однократной инъекцией, так как бедренный нерв располагается в пространстве сформированном подвздошной фасцией. В этом исследовании автор сообщил, что три нерва были блокированы на 98,6%, но он не смог установить как это можно определить.
Метод
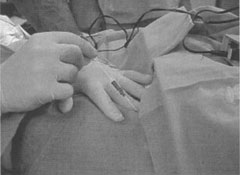
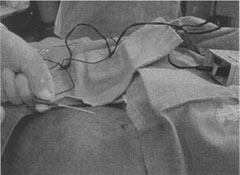
Игла вводится в идентичной точке к точке, описанной Labat . Она располагается на 1 - 2 см латеральнее пульсации бедренной артерии и на 1 см дистальнее от паховой связки. Но иглу направляют цефально под углом 45° (рисунок 7).
 |
 |
|
| Рисунок 7. Слева: Игла вводится на 1- 2 см латеральнее пульсации бедренной артерии и на 1 см дистальнее от паховой связки, иглу направляют цефально под углом 40°. Справа: Канюля удаляется, катетер фиксируется. | ||
- После определения бедренного нерва по парестезии или по нервной локализации, следует плотно надавить пальцами дистальнее от места введения и поддерживать давление в течение всего введения.
- Вводится 30 мл местного анестетика. Катетер может быть расположен в цефальном направлении на 15 см . В этих случаях, катетер следует ввести как можно ближе к наружной стенке бедренной артерии.
Существует спор - блокируются три нерва или нет. Исходно считалось, что большой объем местного анестетика будет подниматься через фасцию между поясничной и подвздошной мышцами, и, таким образом, будут блокироваться все три нерва. Клинически, бедренный и латеральный кожный нерв бедра могут быть легко блокированы. Местный анестетик редко достигает запирательного нерва, таким образом, тратится 80% объема. Это происходит вследствие распространения местного анестетика ниже подвздошной фасции. Следовательно, в действительности, это более чем «блок 2-в-1» а не «блок 3-в-1» [27-31].
В нескольких случаях, где блокируется запирательный нерв, это определенно происходит вследствие диффузии анестетика к подпортняжному сплетению, где бедренный и запирательный нервы расположены рядом.
Когда «блок 3-в-1» сочетается с классической блокадой седалищного нерва, достигается полная блокада нижней конечности с исключением приведения. Так как запирательный нерв не блокируется, пациент будет сообщать о боли в колене. Это предполагает, что суставные ветви от задней ветви запирательного нерва могут теряться при этой комбинации блокад. Вот почему для послеоперационной анальгезии или при операции на одной ноге лучше сочетать однократную бедренную блокаду с парасакральной блокадой седалищного нерва [14] или блокаду подвздошной мышцы с классической блокадой седалищного нерва [32, 33].Подвздошно - фасциальная блокада
Препарация трупа и клинические исследования, выполненные Dalens и соавторами [34], показывают, что большие объемы местного анестетика, введенные под подвздошно-паховую связку и под подвздошную фасцию, могут распространяться цефально. Сначала раствор анестетика контактирует с бедренным нервом и латеральным кожным нервом бедра, а затем может достигать бедренно-полового и запирательного нервов.
Показания
Такие же, как для «блокады 3-в-1», поясничной и бедренной блокад.
Оборудование
- Маркер
- «Детская» игла Touhy
- Катетер или однократное введение
- Стимулятор нервов не требуется
Метод
Техника выполнения идентична у детей и взрослых [34, 35].
- Пациента располагают в положение на спине с блокируемой конечностью в легком приведении, с ротацией кнаружи на 10°.
- Определяют передний верхний подвздошный гребень и лобковый бугорок.
- С помощью маркера на коже отмечается подвздошно-паховая связка, затем она делится на три равные части. Точка введения иглы располагается на 1 см дистальнее к точке, где латеральная треть подвздошно-паховой связки соединяется с двумя медиальными третями (рисунок 8).
- После обработки кожи раствором антисептика, «детская» игла Touhy вводится перпендикулярно к коже с цефальным наклоном 30°. Сначала скос направляют кверху, а затем он ротируется на 180° в сторону фасции. Игла продвигается цефально. определяются оба «хлопка», соответствующие прохождению иглы через две фасции (первый - при прохождении через широкую фасцию, второй - через подвздошную фасцию).
- Под дистальным пальцевым давлением, по частям вводится 30 мл местного анестетика (для взрослых).
- Из расчета: 0,7 мл/кг для пациентов массой 20 кг или менее, 5 мл - для 20 - 30 кг , 20 мл -для 30 - 40 кг , 25 мл - для 40 - 50 кг и 30 мл - для пациентов более 50 кг .
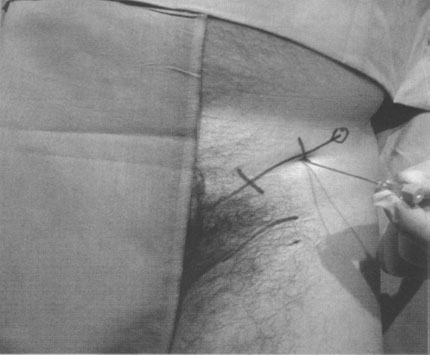 |
| Рисунок 8. Подвздошно-фасциальная блокада: подвздошно-паховая связка обозначается маркером на коже и затем делится на три равные части. Точка введения иглы располагается на 1 см дистальнее от точки, где латеральная треть подвздошно-паховой связки соединяется с двумя медиальными третями. |
Обсуждение
- Преимущество – не требуется нервный стимулятор .
- Легкое выполнение .
- Высокая частота блокады бедренного нерва и латерального кожного нерва бедра ; с другой стороны , частота блокады запирательного нерва крайне низкая (50-75%).
Блокада латерального кожного нерва бедра
Это блокада была описана в 1909 году Nystrom [36-38].
Анатомия
Латеральный кожный нерв бедра – это небольшой и чисто чувствительный нерв. Он иннервирует переднелатеральную поверхность бедра до колена. Соответствующая область иннервации не захватывает большой вертел бедренной кости в цефальном направлении. Он обычно идет по внутренней поверхности переднего верхнего подвздошного гребня и пересекает широкую фасцию на 3 - 4 см ниже паховой связки; однако, он является непостоянным нервов в его анатомическом направлении. После пересечения подвздошной дуги он делится на две ветви. Нерв может располагаться как выше, так и ниже подвздошной фасции (рисунок 9).
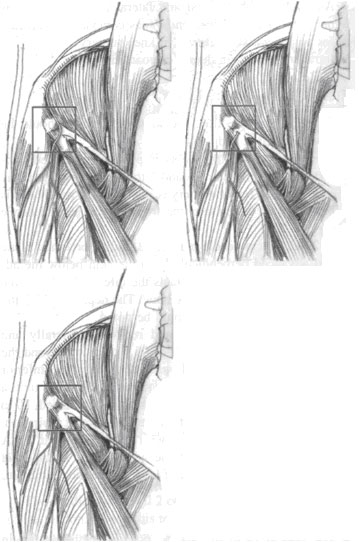 |
| Рисунок 9. Анатомические вариации хода латерального кожного нерва бедра. |
Показания
- Узкий спектр показаний для проведения изолированного блока.
- Для биопсии мышц у больных с подозрением на злокачественную гипертермию.
- Обезболивание в сочетании с бедренными и запирательными блокадами.
- Лечение невралгии латерального кожного нерва бедра.
- Для получения имплантата кожи .
- Предотвращение турникетных болей вместе с другими нервами.
- Послеоперационные боли при операции на коленном суставе, как моно-метод или в сочетании с другими методами.
- Хирургическая обработка в иннервируемой области.
Метод
- Классически, пациент находится в положении на спине.
- Передняя верхняя подвздошная ость идентифицируется путем пальпации и отмечается.
- Делается «лимонная корочка», расположенная на 2 см каудальнее и на 2 см медиальнее (рисунок 10).
- Иглу вводят и направляют цефально, пока она не наткнется на кость передней верхней подвздошной ости по ее внутренней поверхности.
- Игла отводится кзади, вводится 1,5% раствор лидокаина в объеме 5-10 мл с адреналином 1:200 000.
- В настоящее время на основе результатов, полученных Shannon , пункцию следует выполнять только на 1 см каудальнее и сразу же ниже паховой связки. Введение такое же, как при классическом методе.
- Введение может также проводиться без направления иглы цефально, путем непосредственного введения иглы в глубь широкой фасции. Если игла тупая, то «хлопок» или потеря резистентности будет ощущаться при прохождении через фасцию.
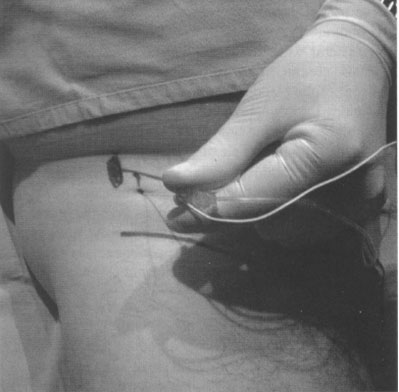 |
| Рисунок 10. Иглу вводят и направляют цефально до кости переднего верхнего подвздошного гребня на его внутренней поверхности. |
Вследствие значительных анатомических вариаций в ходе нерва, этот последний вариант рассматривается как более рациональный метод введения, поскольку это чисто чувствительный нерв - с применением нервного стимулятора [39]. Shannon описывает, что пациент сообщает о парестезии по латеральной поверхности бедра. Он применяет 0,6 мА как окончательнаяое значение и вводит 6 мл 2% лидокаина с адреналином, достигая 100% успеха против 40% успеха при классическом методе. Недостатки этого метода заключаются в том, что необходимо участие больного.
Хотя латеральная область анальгезии широкая, она не достаточна для проксимальных разрезов в области большого вертела бедренной кости.
Блокада запирательного нерва
Анатомия
Запирательный нерв является смешанным нервом, сформированным соединением передних ветвей корешков L2, L3 и L4. Соединение происходит в толще поясничной мышцы. Нерв проходит через запирательное отверстие вместе с запирательными сосудами. Он находится в тесной взаимосвязи с нижнебоковой стенкой мочевого пузыря, с шейкой и предстательной частью мужского мочеиспускательного канала. В урологии нерв часто стимулируется через стенку мочевого пузыря, что вызывает приведение ноги. Он разделяется на две ветви : переднюю и заднюю ветви . Передняя ветвь иннервирует тазобедренный сустав и формирует подпортняжное сплетение, в то время как задняя ветвь иннервирует приводящие мышцы, колено и кожу медиальной поверхности бедра. В 30% случаях есть дополнительный запирательный нерв, который формируется из ветвей L3 и L4. Этот дополнительный нерв идет по тому же пути, как и запирательный нерв, но он пересекает верхнюю ветвь лобковой кости и отдает ветви к тазобедренному суставу и гребенчатой мышце [40].
Показания
- Необходим для диагностики, прогноза и лечения у больных со спазмом приводящих мышц, с рассеянным склерозом, осложнениями инсульта, нейромышечными заболеваниями и с квадриплегиями, т.е. у больных, которые не могут ходить и самостоятельно умываться.
- Отравление фенолами или алкогольная интоксикация.
- Дифференциальная диагностика болей в бедре.
- В сочетании с блокадой бедренного нерва и латерального кожного нерва бедра («блок 3-в-1» и блокада поясничного пространства) для послеоперационной анальгезии при операциях на колене.
- Хронические боли в бедре вследствие остеоартрита [41].
Классический метод по Labat [42, 43]
- В положении на спине, нижняя конечность должна быть расположена с легким приведением.
- Пальпируется симфиз лонного сочленения и игла вводится на 1 - 2 см латеральнее и на 1 - 2 см ниже лобкового бугорка. Бедренная артерия располагается медиально от иглы и на половине пути от пульсации артерии и лобкового бугорка (рисунок 11).
- 22- G 10-см игла вводится в горизонтальной плоскости и продвигается перпендикулярно к коже ниже сухожилия приводящей мышцы до нижнего края верхней ветви лобковой кости. следует отметить глубину, на которой игла натыкается на кость.
- Игла отводится назад и перенаправляется латерально и слегка книзу, затем продвигается на 1,5 - 2 см за пределы ранее отмеченной глубины (рисунок 12), ниже нижней границы края кости ветви лобковой кости до появления парестезии. Если парестезия не развивается, то 10 - 15 мл местного анестетика инфильтруется веерообразно после тщательной аспирации.
- Такой же метод используется с СПН, начиная с 2 мА или 0,1 мс. Подергивание приводящих мышц наблюдается при токе < 0,5 мА, затем вводится 10 мл местного анестетика.
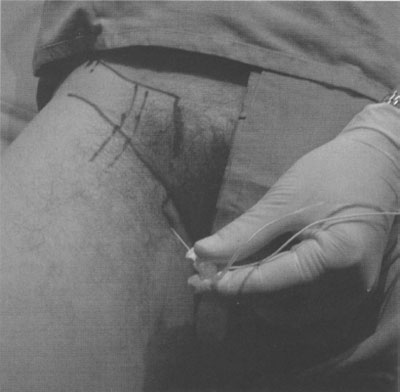 |
| Рисунок 11. Правая нога: направление иглы и место пункции. |
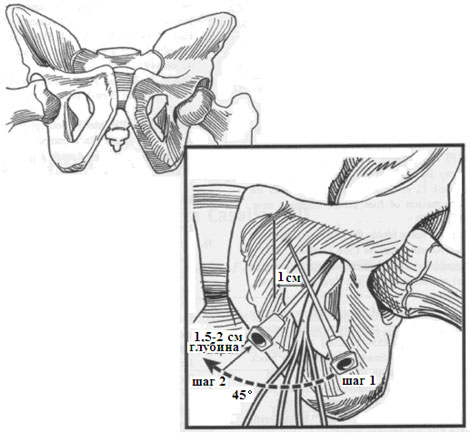 |
| Рисунок 12. Игла отводится назад и перенаправляется латерально и немного книзу, а затем продвигается на 1,5- 2 см выше ранее отмеченной глубины. |
Доступ между приводящих мышц [44]
- Пациент в положении на спине с ногой приведенной и ротированной кнаружи, лодыжка блокируемой ноги лежит на противоположной ноге (положение «четверки»).
- Отметка на коже делается на 1-2 см медиальнее от бедренной артерии непосредственно ниже паховой связки.
- Пальпируются сухожилия приводящих мышц.
- 22-G 10-см изолированная игла вводится непосредственно ниже сухожилия примерно на 2,5 - 3 см от лобковой кости.
- Игла направляется к отметке сделанной ранее на 1 - 2 см медиальнее от пульсации бедренной артерии, сразу же ниже паховой связки в горизонтальной плоскости.
- Нерв идет на глубине 3 - 6 см .
- 10 мл местного анестетика вводится после получения подергивания приводящих мышц при токе < 0,5 мА.
- Будьте аккуратны при введении из-за близости запирательных сосудов.
Обсуждение
У больных с дополнительным запирательным нервом и хорошей запирательной блокадой, в итоге будет спазм в приводящих мышцах. Блокада дополнительного запирательного нерва выполняется путем введения местного анестетика по переднему краю верхней ветви лобковой кости, в середине дуги запирательного отверстия [45].
У пациентов, которые не могут принять необходимое положение вследствие их мышечной спастичности, ветви запирательного нерва блокируются отдельно. Передняя ветвь блокируется первой с помощью сухожилия сокращающейся приводящей мышцы в качестве ориентира.Игла вводится на 2 см ниже цефального места прикрепления сухожилия. Выше этого сухожилия игла направляется на 2 - 3 см во фронтальной плоскости и веерообразно вводится 10 мл местного анестетика.
Через 20 минут достигается приведение бедра, определяется задний край приводящего сухожилия. Игла вводится под наклоном на два пальца от лобковой кости, затем иглу направляют на 3 - 4 см латеральнее в цефальном направлении. Вводится 10 мл местного анестетика. Оба нерва могут быть определены с помощью СПН .
Этот метод противопоказан больным с инфекциями в указанной области.
Перед введением всегда требуется аспирация, так как это зона с хорошим кровоснабжением.
Ссылки
- Labat G. Regional Anesthesia: Its Technique and Clinical Applications. Philadelphia , PA , WB Saunders, 1923.
- Rouviere H., Delmas A. Anatomic Humana Tome, 3. Masson, 1996, p. 474.
- Winnie A.P., Ramamurthy S., Durrani Z. The inguinal paravascular technique of lumbar plexus anesthesia: the «3-in-1 block». Anesth Analg 1973, 52: 989-996.
- Bridenbaugh P.O. The lower extremity: somatic blockade, in Cousins M.J., Bridenbaugh P.O. (eds): Neural Blockade in Clinical Anesthesia and Management of Pain (ed 2). Philadelphia , PA , J.B. Lippincott, 1988, p.p. 417-440.
- Mulroy M.F., Larkin K.L., Batra M.S., et al. Femoral nerve block with 0,25% or 0,5% bupivacaine improves postoperative analgesia following outpatient arthroscopic anterior cruciate ligament repair. Reg Anesth Pain Med 2001, 26: 24-29.
- Jankowski C.J., Horlocker T.T., Rock M.J., et al. Femoral 3-in-1 nerve block decreases recovery room time and charges and time to hospital discharge after outpatient knee arthroscopy. Reg Anesth Pain Med 1998, 23: S60.
- Goranson B.D., Lang S.A. , Cassidy J.D., et al: A comparison of three regional anesthesia techniques for outpatient knee arthroscopy. Can J Anaesth 1997, 44: 371-376.
- Goranson B., Lang S.A. , Dust W.N. Combined femoral 3-in-1 nerve block and intraarticular local anesthesia for knee arthroscopy. Reg Anesth 1995, 20: S29.
- Vloka J.D., Hadzic A., Mulcare R., et al: Femoral and genitofemoral nerve blocks versus spinal anesthesia for outpatients undergoing long saphenous vein stripping surgery. Anesth Analg 1997, 84: 749-752.
- Wang H., Boctor B., Verner J. The effect of single-injection femoral nerve block on rehabilitation and length of hospital stay after total knee replacement. Reg Anesth Pain Med 2002, 27: 139-144.
- Edwards N.D., Wright E.M. Continuous low-dose 3-in-1 nerve blockade for postoperative pain relief after total knee replacement. Anesth Analg 1992, 75:265-267.
- Serpell M.G., Millar F.A., Thomson M.F. Comparison of lumbar plexus block versus conventional opioid analgesia after total knee replacement. Anesthesia 1991, 46: 275-277.
- Hirst G.C., Lang S.A., Dust W.N., et al. Femoral nerve block: single injection versus continuous infusion for total knee arthroplasty. Reg Anesth 1996, 21: 292-297.
- Singelyn F.J., Deyaert M., Joris D., et al. Effects of intravenous patient-controlled analgesia with morphine, continuous epidural analgesia, and continuous three-in-one, block on postoperative pain and knee rehabilitation after unilateral total knee arthroplasty. Anesth Analg 1998, 87: 88-92.
- Bollini C.A. , Barclay F., Butler S., et al. Bloqueo combinado de los nervios ciatico y femoral para la analgesia postoperatoria en el reemplazo total de rodilla. Rev Arg De Anestesia 2004, 62: 249-258.
- Marchiano A.E., Cwik J., Dontelli L., et al. Epidural versus femoral nerve sheath catheter for postoperative analgesia following knee arthroplasty. Reg Anesth 1996, 21: S10.
- Allen J.G., Denny N.M. , Oakman M.B. Postoperative analgesia following total knee arthroplasty: a study comparing spinal anesthesia and combined sciatic femoral 3-in-1 block. Reg Anesth Pain Manage 1998, 23: 142-146.
- Allen H.W., Liu S.S., Ware P.D., et al. Peripheral nerve blocks improve analgesia after total knee replacement surgery. Anesth Analg 1998, 87: 93-97.
- Mansour N.Y. , Bennetts F.E. An observational study of combined continuous plexus and single-shot sciatic nerve blocks for post-knee surgery analgesia. Reg Anesth 1996, 21: 287-291.
- Berry F.R. Analgesia in patients with fractured shaft of femur. Anesthesia 1977, 32: 576-577.
- Singelyn F.J., Vanderelst P.E., Gouverneur J.M. Extended femoral nerve sheath block after total hip arthroplasty: continuous versus patient controlled techniques. Anesth Analg 2001, 92:455-459.
- Madej T.H., Ellis F.R., Halsall P.J. Evaluation of «3 in 1» lumbar plexus block in patients having muscle biopsy. Br J Anaesth 1989, 62: 515-517.
- Vloka J.D., Hadzic A., Drobnik L., et al: Anatomical landmarks for femoral nerve block: a comparison of four needle insertion sites. Anesth Analg 1999, 89: 1467-1470.
- Khoo S.T., Brown T.C.K. Femoral nerve block: the anatomical basis for a single injection technique. Anesth Intensive Care 1983, 11:40-42.
- Marhofer P., Nasel C., Sitzwohl C., et al. Magnetic resonance imaging of the distribution of local anesthetic during the three-in-one block. Anesth Analg 2000, 90: 119-124.
- Singelyn F.J., Vanderelst P.E., Gouverneur J.M. Extended femoral nerve sheath block after total hip arthroplasty: continuous versus patientcontrolled techniques. Anesth Analg 2001, 92: 455-459.
- Woodley D., Lang S.A. , Yip R.W. The femoral 3-in-1 nerve block dose-response relationship revisited. Anesth Analg 1994, 78: S236.
- Ritter J.W. Femoral nerve «sheath» for inguinal paravascular lumbar plexus block is not found in human cadavers. J Clin Anesth 1995, 7: 470-473.
- Cauhepe C., Oliver M., Colombani R., et al. The «3-in-l» block: myth or reality? Ann Fr Anesth Reanim 1989 б 8: 376-378.
- Parkinson S.K., Mueller J.B., Little W.L., et al. Extent of blockade with various approaches to the lumbar plexus. Anesth Analg 1989, 68: 243-248.
- Seeberger M.D., Urwyler A. Paravascular lumbar plexus block: block extension after femoral nerve stimulation and injection of 20 vs. 40 ml mepivacaine 10 mg/ml. Acta Anaesthesiol Scand 1995, 39: 769.
- Farny J., Drolet P., Girard M. Anatomy of the posterior approach to the lumbar plexus block. Can J Anaesth 1994, 41: 480-485.
- Farny J., Girard M., Drolet P. Posterior approach to the lumbar plexus combined with a sciatic nerve block using lidocaine. Can J Anaesth 1994, 41: 486-491.
- Dalens B., Tanguy A. Comparison of the fascia iliaca compartment block with the 3-in-1 block of children. Anesth Analg 1989, 69: 705-713.
- Capdevila X., Biboulet P., Bouregba M. et al. Comparison of the three in one and fascia iliaca compartment block in adults: clinical and radiographic analysis. Anesth Analg 1998, 86: 1039-1044.
- Hopkins P.M., Ellis F.R., Halsall P.J. Evaluation of local anesthetic blockade of the lateral femoral cutaneous nerve. Anesthesia 1991, 46: 95-96.
- Brown D.L. Lateral femoral cutaneous block, in Brown DL (ed): Atlas of Regional Anesthesia (ed 1). Philadelphia, PA, W.B. Saunders Co., 1992, p.p. 99-101.
- Gerard M., Lang S.A. The lateral femoral cutaneous nerve block revisited: a new transinguinal approach. Anesth Analg 1993, 76: S208.
- Shannon J., Lang S.A. , Yip R.W. Lateral femoral cutaneous nerve block revisited: a nerve stimulator technique. Reg Anesth 1995, 20: 100-104.
- Hong Y., O'Grady T., Lopresti D., et al. Diagnostic obturator nerve block for inguinal and back pain. A recovered opinion. Pain 1996, 67: 507-509.
- James C.D.T., Little T.F. Regional hip blockade. A simplified technique for the relief of intractable osteoarthritic pain. Anesthesia 1976, 31: 1060-1070.
- Labat G. Regional Anesthesia: Its Technique and Clinical Applications. Philadelphia , PA , WB Saunders, 1923.
- Vlocka J.D., Hadzic A. Obturator and genitofemoral nerve block. Tech Reg Anesth Pain Manage 1999, 3: 1: 28-32.
- Wasseff M.R. Interadductor approach to obturator nerve blockade for spastic conditions of adductor thigh muscles. Reg Anesth 1992, 18: 13-17.
- Parks C.R., Kennedy F.Jr. Obturator nerve block: a simplified approach. Anesthesiology 1967, 28: 775-776.
Techniques in Regional Anesthesia and Pain Management (2006) 10, 150-158