Гепарин-индуцированная тромбоцитопения:
мифы и заблуждения.
(Что интересует вас и ваших пациентов)
Lawrence Rice, Д.М.
Статья опубликована в журнале
Archives of Internal Medicine, October 11, 2004, vol. 164, p.1961-1964
Гепарин-индуцированная тромбоцитопения (ГИТ) – это выраженный протромботический диатез, проявляющийся осложнениями в виде венозной или артериальной тромбоэмболии у 50% пациентов [1]. Без быстрого и эффективного лечения вероятный исход – это ампутация конечностей в 10-20% случаев, смерть в 20-30% случаев и остаточные нарушения у выживших пациентов, связанные с инсультом, инфарктом миокарда и эмболией легочной артерии [2, 3]. ГИТ без тромботических проявлений (изолированная ГИТ) имеет риск развития осложнений, достигающий 50%, в результате чего - указанные выше исходы [1, 4]. Ключом к предотвращению катастрофы является осведомленность, бдительность и применение современных стратегий лечения. Изучая ведение сотни случаев за прошедшие 25 лет и частые обсуждения этой темы в стране, я ищу влияние мифов и заблуждений, которые препятствуют уходу за пациентами с ГИТ, не позволяя сохранить им конечности и жизни.
Мифы и заблуждения
ГИТ – это редкое нарушение (Таким образом, я не беспокоюсь по этому поводу, и не буду изучать его)
Гепарин-индуцированная тромбоцитопения происходит у 3% - 5% пациентов, получающих внутривенное введение нефракционированного гепарина [5]. Частота патологии составляет 0,5% при подкожном введении низкомолекулярных гепаринов, промывании катетера и даже при попадании в организм больного небольшого количества гепарина, который поступает от «покрытых» катетеров [5-7]. Клиническая ситуация оказывает влияние на предрасположенность к развитию ГИТ: в одном исследовании было найдено, что самый высокий риск несут ортопедические операции, меньший - операции на сердце и на сосудах, а наименьший риск имеется у терапевтических больных [8]. Однократное воздействие гепарином может вызывать развернутый синдром через несколько дней после применения препарата [9]. Считается, что 12 миллионов американцев, одна треть госпитализированных больных, получают некоторое количество гепарина ежегодно. Несмотря на то, что некоторые проспективные исследования обнаружили только несколько случаев ГИТ, большая часть доскональных повторных анализов показала, что диагноз часто может быть утерян даже при проспективном проведении мониторинга [5, 6].
Мои соавторы и я в 1986 году подчеркнули, что ГИТ была частой и всегда потенциально катастрофической. Сейчас мои клинические коллеги и я проводим более 100 случаев ежегодно. Тот факт, что некоторые гематологи редко сталкиваются с этой проблемой, показывает различное развитие гематологической практики. Онкологи стационаров и даже онкологи, оценивающие гемостаз, редко консультирующие больных с тромбоцитопенией в отделениях интенсивного ухода, не часто сталкиваются с ГИТ. Специалисты, часто посещающие отделения интенсивного ухода, работающие с популяцией больных, перенесших большие сердечно-сосудистые и ортопедические операции в их стационарах, могут лечить немного таких пациентов в любое время.
Проблема ГИТ раздута в медицинской литературе (и гипердиагностируется)
Наоборот, недостаток внимания, уделяемый ГИТ в учебниках и в учебном плане, несомненно, способствует широко распространенному недостатку знаний и, таким образом, плохим исходам у больных. Даже сейчас, «большой» учебник по внутренним болезням посвящает лишь 2 параграфа синдрому (характеризуя его как редкий синдром и предполагая, что отмена гепарина является лечением), в то же время значительно больше места посвящено лихорадке цуцугамуши, пароксизмальной ночной гемоглобинурии и редким порфириям [10]. «Большие» учебники по гематологии, кардиологии, критическому уходу и сосудистой медицине не лучше.
В то время как плохая диагностика беспокоит большинство учреждений, в высоко специализированных центрах может быть некоторое количество пациентов, пролеченных как имеющие ГИТ, которые в действительности не поражены ее. («Ложно-положительные» результаты при энзим-связывающем иммуносорбентном анализе могут способствовать этому.) Тем не менее, нечастое применение дорогостоящих альтернативных антикоагулянтов в неопределенном случае оказывается предпочтительным, чем вероятные катастрофы, вытекающие из длительного применения гепарина при истинной ГИТ.
Мы можем применять низкомолекулярные гепарины (и забыть о ГИТ)
Низко-молекулярные гепарины вызывают ГИТ реже, чем нефракционированные гепарины, но частота может достигать 0,5% [5, 6]. Из миллионов пролеченных больных, многие пациенты с ГИТ получали только низко-молекулярный гепарин. Важно, что значительное количество антител ГИТ перекрестно реагирует с PF 4, модифицированными низко-молекулярным гепарином, так что такие гепарины противопоказаны, если хоть раз ГИТ произошла в результате любой сенсибилизации гепарином [11].
Это не может быть ГИТ, так как пациент сейчас не получает гепарин
В настоящее время синдром ГИТ с поздним началом уже известен [12, 13].
У пациентов выявляются тромбоцитопения и тромбозы через несколько дней (реже, недель) после последнего введения им гепарина. Эти больные имеют очень высокий титр антител, редко развивается диссеминированное внутрисосудистое свертывание крови. У больных, поступающих с тромбозом после недавней госпитализации, каждый специалист должен принять во внимание возможность развития ГИТ (с поздним началом), особенно если число тромбоцитов низкое или пограничное. (Условно можно рассматриваться предшествующее введение гепарина, учитывая, что оно может быть не отмечено, например - введение сосудистых катетеров или выполнение ангиограммы.) Накапливающийся опыт ведения больных с поздним началом ГИТ, развивающейся через дни - недели после прекращения введения гепарина, дает дополнительное убеждение в том, что все больные с диагностированной ГИТ получают антикоагулянтную терапию, есть уже тромбозы или нет.
Это не может быть ГИТ, так как она слишком ранняя (или слишком поздняя)
Раннее описание клинического синдрома ГИТ характеризовало ГИТ как проявление заболевания через 5 - 12 дней после длительного применения гепарина. Это является классическим проявлением патологии, но у больного получающего гепарин в течение предшествующих 3 месяцев, сформировавшиеся циркулирующие антитела могут приводить к быстрому началу ГИТ в течение часов или даже минут при повторном введении гепарина [14]. Некоторые больные испытывают анафилактически-подобный сердечно-сосудистый коллапс при повторном введении гепарина [15]. Случаи ГИТ с поздним началом также в большей мере диагностируются [12, 13].
Это не может быть ГИТ, так как число тромбоцитов не низкое (или слишком низкое)
В то время как большинство пациентов с ГИТ имеют умеренную степень тромбоцитопении, у 10% выявляется снижение числа тромбоцитов в упомянутых пределах после падения более чем на 50% от исходного уровня [1]. Кроме того, число тромбоцитов 20 х 10 9 /л или менее происходит у 10% - 20% больных с ГИТ [1, 3]. Несмотря на тот факт, что такие больные имеют острую тяжелую тромбоцитопению, а некоторые пациенты «полную антикоаугляцию», кровотечения являются крайне редкими. У пациентов с наиболее низким числом тромбоцитов на самом деле с большей вероятностью развиваются выраженные тромбозы и в большей степени необходима альтернативная антикоагулянтная терапия.
Мы можем ждать тест, чтобы начать терапию
Первоначальный диагноз ГИТ остается клиническим диагнозом, основанным на снижении числа тромбоцитов (обычно на 50% или более) в соответствующее время после применения гепарина, по возможности исключаются другие вероятные причины. Следует провести подтверждающие тесты, но необходимо своевременно начать лечение, в последующем терапия переоценивается при получении результатов теста и в зависимости от клинического течения. В исследованиях, проведенных Greinacher с соавторами [16], терапия гепарином была прекращена, когда возникало подозрение на ГИТ, но лечение лепирудином было начато только тогда, когда было получено подтверждение по серологическим тестам. При 1-дневном - 3-дневном интервале, в течение которого ожидали результатов теста, происходили новые осложнения с частотой 6% в день. Таким образом, период, в течение которого гепарин не вводится, оказался одним из факторов высокого риска, если альтернативные антикоагулянты не применяются. Есть обзорные статьи по интерпретации серологических тестов при ГИТ [9, 17], но следует знать, что интерпретация начинается с клинической оценки шансов до проведения теста.
Мы можем только прекратить введение гепарина
Большинство пациентов с ГИТ имеют явную необходимость продолжения антикоагулянтной терапии (т.е., с прямых ингибиторов тромбина переходят на варфарин) по причинам, в связи с которыми гепарин был начат, при осложнениях - венозных или артериальных тромбозов или по обеим причинам. Врачи могут быть успокоены думая, что ГИТ без тромбозов (и где первоначально гепарин не вводился по хроническим проблемам) требует только отмены антикоагулянтов. Тем не менее, ряд исследований показывает опасность такого рассуждения. Warkentin и Kel ton [1] обнаружили, что у 53% больных с изолированной ГИТ развиваются новые тромбозы, если не проводится эффективная антикоагулянтная терапия, значительное большинство тромбозов происходит в течение 10 дней; в 5% случаев происходит внезапная смерть. Wallis с соавторами [4] нашли, что у 38% больных, выявленных при определении числа тромбоцитов, развиваются новые тромбозы после прекращения введения гепарина. Greinacher с соавторами [16] обнаружили, что отмена гепарина может действительно транзиторно повышать риск развития новых тромбоэмболий при отсутствии альтернативной антикоагулянтной терапии (в то время как «создавая проблему», гепарин может влиять на некоторые успешные антикоагулянтные эффекты). У контрольных пациентов с ГИТ в клинических исследованиях лепирудина и аргатробана развиваются новые эпизоды тромбоэмболий после отмены гепарина в 18% - 32% и 15% - 20% случаев, соответственно [18, 19].
Врачи также могут быть убеждены в том, что более низкие дозы альтернативных антикоагулянтов могут быть использованы при изолированной ГИТ, но профилактические дозы оказываются неадекватными при этом крайнем состоянии гиперкоагуляции [20, 21]. Дифференциальной диагностике гепарин-индуцированной тромбоцитопении с тромбозом (ГИТТ или ГИТС) от ГИТ в литературе, вероятно, способствует ложное ощущение безопасности в последнем случае – может быть более соответствующим их название ГИТТ и ГИТ без Т (еще без тромбозов).
(Терминологическая неразбериха заполняет литературу по ГИТ. Иммунно-стимулированный синдром с крайним протромботическим риском [ГИТ] уже назван ГИТ второго типа в целях дифференцировки его от первого типа, частого, раннего, умеренного, доброкачественного и транзиторного падения числа тромбоцитов у больных, получающих гепарин [22]. Хотя важно распознать феномен первого типа, который оказывается следствием прямого эффекта гепарина на тромбоциты или следствием факторов, поражающих госпитализированных больных, т.е. не связанный с воздействием гепарина вовсе, термин ГИТ сейчас лучше сохранять для иммунно-стимулированного синдрома. Пациенты с первым типом должны быть классифицированы как «не имеющие ГИТ», так как диагностика первого типа способствует распространению мифа, что некоторые случаи истинной ГИТ являются доброкачественными. Подобным образом, различие больных с изолированной ГИТ от больных, которые уже имеют тромбоз [ГИТТ или ГИТС], сохраняет навсегда миф, что первый из упомянутых выше является ситуацией низкого риска.)
Рисунок схематически изображает рекомендованное решение, которое принимается на основе степени подозрения ГИТ. Подозрение возникает по взвешиванию факторов, включающих временное последствие падения тромбоцитов после применения гепарина, появляются ли тромбозы и есть ли вероятные альтернативные объяснения для клинических событий; результаты серологических тестов рассматриваются по мере их выполнения, плюс учитывается как разворачиваются события клинического течения. Другие факторы, которые могут рассматриваться при решении в индивидуальных случаях, включают наличие или риск серьезного кровотечения, а также острое течение тромботических проблем. Высокая или умеренная степень подозрения на ГИТ обычно требует проведения альтернативной антикоагулянтной терапии. На основе предшествующего решения следует отметить, что мнения «Прекратить гепарин и отправить тест» и «Продолжить гепарин и отправить тест» не должно быть рутинным, применяясь только в особых случаях.
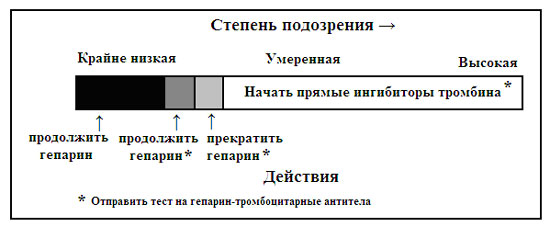 |
| Рисунок. Принятие решения при диагностике возможной гепарин-индуцированной тромбоцитопении. |
Мы можем лишь начать введение варфарина
Варфарин оказывает влияние на антикоагулянтный протени C , имеющий короткий период полураспада, до протромбина и фактора X , таким образом, временно обостряя протромбиновый статус. При крайне выраженной гиперкоагуляции при ГИТ, варфарин может ускорять венозную гангрену конечностей и/или центральный кожный некроз [23, 24]. При ГИТ, варфарин не должен вводиться как антагонист, рано или в несоответственно высокой дозе.
Мы можем защитить больного введением фильтра в полую вену
Выявленными показаниями для введения фильтра в нижнюю полую вену являются недостаток адекватной антикоагулянтной терапии или противопоказание для антикоагуляции, несмотря на венозную тромбоэмболию или значительный риск. Хотя ГИТ может быть рассмотрена как состояние, отвечающее этим критериям, в действительности, есть эффективные антикоагулянты, которые строго показаны (не противопоказаны). Отдельные данные показывают потенциальную опасность, и 3 пациента в моем медицинском центре испытали быстрое прогрессирование до венозной гангрены конечностей после установки фильтра в условиях ГИТ (без применения варфарина) ( L . R ., Kelty R . Baker , John J . McCarthy , неопубликованные, январь 2004).
Я не верю, что прямые ингибиторы тромбина улучшают исход ( нет рандомизированных исследований )
Учитывая недостаток эффективной терапии и неблагоприятные исходы при ГИТ, считается неэтичным создавать плацебо-контрольную группу в основных исследованиях прямых ингибиторов тромбина; это было выводом мультицентровых исследований, наблюдательных советов по исследованиям у человека и управления по санитарному надзору за качеством пищевых продуктов и медикаментов (США) [18, 19]. Единственное проспективное рандомизированное исследование терапии ГИТ изучало данапароид натрия в сравнение с декстраном; это исследование потерпело неудачу (так как врачи не хотели «случайно отбирать» больных для введения декстрана, вероятно, как неэффективного средства) и было закончено досрочно из-за лучшей эффективности данапароида [25]. Исторически контролируемые исследования и часто-наблюдаемые драматические реакции оставляют немного вопросов в отношении эффективности альтернативных антикоагулянтов.
Нам не требуется гематологическая консультация (Мы можем справиться с ситуацией сами)
Гематологи обучены проводить дифференциальный диагноз среди возможных причин тромбоцитопений, возникающих в стационаре, которые включают сепсис с или без диссеминированного внутрисосудистого свертывания крови, применение разнообразных препаратов, операции на сердце, интра-аортальные баллоны, микроангиопатии и псевдотромбоцитопении. Гематологи обучены выбору, назначению и наблюдению за антикоагулянтами. В моем лечебном учреждении, мы больше не видим врачей, которые распознают ГИТ, но затем делают ошибку замены на низко-молекулярные гепарины, но мы все еще наблюдаем, что некоторые врачи только прекращают лечение гепарином и рано начинают лечение варфарином (нагрузочными дозами!), или рано выписывают больного (который возвращается с «катастрофическими сгустками»). У последнего пациента было кровотечение вследствие неправильного дозирования прямого ингибитора тромбина; обследование обнаружило, что он никогда не страдал ГИТ и не нуждался в такой терапии. В медико-юридических случаях, которые я рассматривал, основной вопрос истца был - почему гематолог не проконсультировал больного раньше.
ПРАКТИЧЕСКИЙ ИТОГ
Гепарин-индуцированная тромбоцитопения является частым и серьезным нарушением, о котором Вы должны знать. ГИТ следует рассматривать всякий раз, когда у госпитализированного ранее или у госпитализированного в настоящее время больного выявляется значительное падение числа тромбоцитов или развивает новый тромбоз. Диагноз нельзя упустить, даже если данные будут атипичными. Планка слишком высока, особенно сейчас, когда существуют стратегии эффективного лечения.
Ссылки
- Warkentin T.E., Kelton J.G. A 14-year study of heparin-induced thrombocytopenia. Am J Med.1996; 101: 502-507.
- King D.J., Kelton J.G. Heparin-associated thrombocytopenia. Ann Intern Med. 1984; 100: 535-540.
- Rice L., Huffman D.M., Levine M.L., Udders M.M., Waddell C.C., Luper W.E. Heparin-induced thrombocytopenia/thrombosis syndrome: clinical manifestation and insights [abstract]. Blood. 1986; 68 (suppl 1): 339a.
- Wallis D.E., Workman D.L., Lewis B.E., Steers L., Pifarre R., Moran J.F. Failure of early heparin cessation as treatment for heparin-induced thrombocytopenia. Am J Med. 1999; 106: 629-635.
- Lee D.H., Warkentin T.E. Frequency of heparin-induced thrombocytopenia. In: Warkentin T.E., Greinacher A., eds. Heparin-Induced Thrombocytopenia. 2nd ed. New York , NY : Marcel Dekker Inc; 2001: 87-121.
- Warkentin T.E., Levine M.N., Hirsh J., et al. Heparin-induced thrombocytopenia in patients treated with low-molecular-weight heparin or unfractionated heparin. N Engl J Med. 1995; 332: 1330-1335.
- Laster J., Silver D. Heparin-coated catheters and heparin-induced thrombocytopenia. J Vasc Surg. 1988; 7: 667-672.
- Warkentin T.E., Sheppard J.I., Horsewood P., Simpson P.J., Moore J.C., Kelton J.G. Impact of the patient population on the risk for heparininduced thrombocytopenia. Blood. 2000; 96: 1703 - 1708.
- Warkentin T.E. Heparin-induced thrombocytopenia: pathogenesis and management. Br J Haematol. 2003; 121: 535-555.
- Braunwald E., Fauci A.S., Kasper D.L., Hauser S.L., Longo D.L., Jameson J.L., eds. Harrison's Principles of Internal Medicine. 15th ed. New York , NY : McGraw-Hill; 2001.
- Greinacher A., Warkentin T.E. Treatment of heparin-induced thrombocytopenia: an overview. In: Warkentin TE, Greinacher A, eds. Heparin Induced Thrombocytopenia. 3rd ed. New York , NY : Marcel Dekker Inc; 2004: 335-370.
- Rice L., Attisha W.K., Drexler A., Francis J.L. Delayed-onset heparin-induced thrombocytopenia. Ann Intern Med. 2002; 136: 210-215.
- Warkentin T.E., Kelton J.G. Delayed-onset heparin-induced thrombocytopenia and thrombosis. Ann Intern Med. 2001; 135: 502-506.
- Warkentin T.E., Kelton J.G. Temporal aspects of heparin-induced thrombocytopenia. N Engl J Med. 2001; 344: 1286-1292.
- Mims M., Manian P., Rice L. Acute cardiorespiratory collapse from heparin: a consequence of heparin-induced thrombocytopenia. Eur J Haematol. 2004; 72: 366-369.
- Greinacher A., Eichler P., Lubenow N., Kwasny H., Luz M. Heparin-induced thrombocytopenia with thromboembolic complications: meta-analysis of 2 prospective trials to assess the value of parenteral treatment with lepirudin and its therapeutic aPTT range. Blood. 2000; 96: 846-851.
- Warkentin T.E., Heddle N.M. Laboratory diagnosis of immune heparin-induced thrombocytopenia. Curr Hematol Rep. 2003; 2: 148-157.
- Greinacher A., Volpel H., Janssens U. , et al. Recombinant hirudin (lepirudin) provides safe and effective anticoagulation in patients with heparin-induced thrombocytopenia: a prospective study. Circulation. 1999; 99: 73-80.
- Lewis B.E., Wallis D.E., Berkowitz S.D. , et al. Argatroban anticoagulant therapy in patients with heparin induced thrombocytopenia. Circulation. 2001; 103: 1838-1843.
- Farner B., Eichler P., Kroll H., Greinacher A. A comparison of danaparoid and lepirudin in heparin-induced thrombocytopenia. Thromb Haemost. 2001; 85: 950-957.
- Kodityal S., Manhas A.H., Udden M., Rice L. Danaparoid for heparin-induced thrombocytopenia: an analysis of treatment failures. Eur J Haematol. 2003; 71: 1-5.
- Rice L., Attisha W.K., Francis J.L. Delayed-onset heparin-induced thrombocytopenia [letter]. Ann Intern Med. 2003; 139: 790-791.
- Warkentin T.E., Elavathil L.J., Hayward C.P.M., Johnston M.A., Russett J.I., Kelton J.G. The pathogenesis of venous limb gangrene associated with heparin-induced thrombocytopenia. Ann Intern Med. 1997; 127: 804-812.
- Srinivasan A.F., Rice L., Bartholomew J.R., et al. Warfarin-induced skin necrosis and venous limb gangrene in the setting of heparin-induced thrombocytopenia. Arch Intern Med. 2004; 164: 66-70.
- Chong B.H., Gallus A.S., Cade J.F., et al. Prospective randomized open-label comparison of danaparoid with dextran 70 in the treatment of heparin-induced thrombocytopenia with thrombosis: a clinical outcome study. Thromb Haemost 2001; 86: 1170-1175.

