двухмесячный научно-образовательный журнал
"Тольяттинский медицинский консилиум" 2014г. № 3-4Тактика лечения больных с двухсторонним поражением внутренних сонных артерийВ.Э. Рудуш, А.Б. Карповский, К.А. Кудряшов, А.С. Баранов, А.Е. Каличинин, В.Г. Луньков, С.В. Теребинов, Н.В. Фальбоцкий Tactics of treatment of patients with bilateral lesions of the internal carotid arteryW.E. Rudos, A.B. Karpovsky, K.A. Kudryashov, A.S. Baranov, A.E. Kalichinin, V.G. Lunkov, S.V. Terebenev, N.V. Falbockii РезюмеСтатья посвящена проблеме лечения больных с двухсторонним поражением внутренних сонных артерий. Проблема достаточно актуальная, так как ежегодно увеличивается количество больных с множественными симптомными поражениями сонных артерий. Приведен анализ лечения в двух группах больных с двухсторонним поражением ВСА: в группе А у 30 пациентов выполнялись каротидные эндартерэктомии последовательно за одну госпитализацию с интервалом в 5-7 суток; в группе В у 40 пациентов КЭ выполнялась последовательно, но с промежутком в 2-3 месяца. Показано, что количество осложнений в группах практически одинаковое. Таким образом, возможно выполнение КЭ с двух сторон за одну госпитализацию. Ключевые слова: двухсторонние стенозы сонных артерий, каротидная эндартерэктомия, последовательное лечение за одну госпитализацию, тактика лечения ВведениеВ России ежегодно регистрируется 450 000 новых инсультов. Летальность при ишемическом инсульте колеблется от 35 до 40%, в течение 1 года после инсульта умирают почти 50% больных. Из выживших в течение 5 лет 50% переносят повторный ишемический инсульт, наиболее вероятным исходом которого (кроме летального) является инвалидность (частота развития достигает 80%), а число пациентов, нуждающихся в посторонней помощи, превышает 30% [8]. С тех пор как в 1953 г. была выполнена первая успешная каротидная эндартерэктомия (КЭ) Mайклом Дэ Бэйки и были завершены проспективные многоцентровые рандомизированные исследования (NASCET, ECST, ACAS) каротидная эндартерэктомия стала операцией первой линии по предотвращению развития ишемического инсульта и лечению транзиторных ишемических атак (ТИА) и в настоящее время по частоте выполнения в мире занимает второе место после аортокоронарного шунтирования (АКШ) [1-3, 6]. Из всех пациентов с атеросклеротическим поражением сонных артерий около 20 % имеют двухсторонние стенозы. Целью нашего исследования было показать возможность выполнения последовательных каротидных эндартерэктомий у больных с двухсторонним гемодинамически значимыми стенозами внутренних сонных артерий (ВСА) за одну госпитализацию. Материалы и методы В исследование включено 70 пациентов с билатеральными стенозами, прооперированные в отделении сосудистой хирургии ГБУЗ СО « ТГБ №2 им. В.В. Баныкина »за период с 2010 по 2014 г. Пациенты были разделены на две группы А и В . В группу А вошли 30 пациентов прооперированных с двух сторон за одну госпитализацию. В группу В вошли 40 пациентов прооперированных сначала с одной стороны, а с другой через 2-3 месяца. Всем больным проводили общеклинические исследования. Из инструментальных методов применяли эхокардиографию, ЦДК (цветовое дуплексное картирование), транскраниальную доплерографию, при необходимости - компьютерную томографию или МРТ головного мозга. До операции, для определения толерантности головного мозга к ишемии, выполняли компрессионную пробу с пережатием ОСА - проба Матаса. Все пациенты осмотрены кардиологом с последующим назначением гипотензивных средств или коррекцией их дозировок. На амбулаторном этапе больные осмотрены неврологом. Степень стеноза определяли в соответствии с критериями ECSE по данным ЦДК БЦС. Рис. 1. При необходимости выполняли спиральную компьютерную томографию с контрастированием (рис. 2).
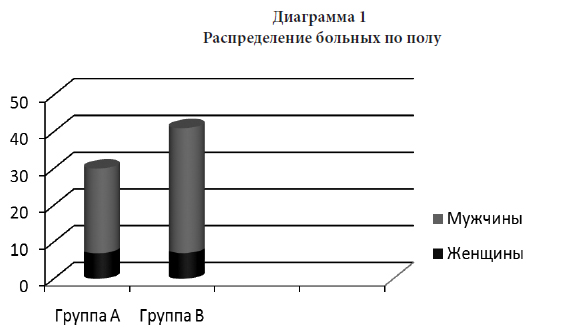
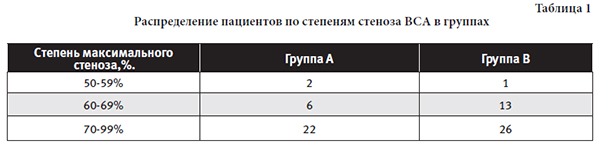
Средний возраст больных в 1-й группе 62,3±1,8 года, во 2-й — 62,5±1,6 года. Распределения пациентов по полу, степеням стенозов ВСА и сопутствующим заболеваниям представлены на диаграмме 1, таблице 1и 2.
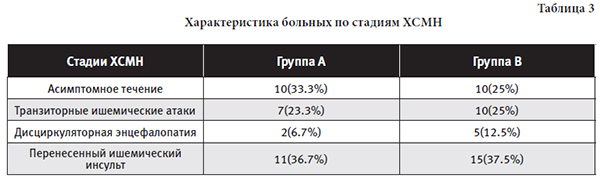
При определении степени сосудисто-мозговой недостаточности мы использовали классификацию хронической сосудисто-мозговой недостаточности (ХСМН) по степени выраженности ишемического повреждения головного мозга, предложенной А.В.Покровским в 1978 г. (табл. 3).
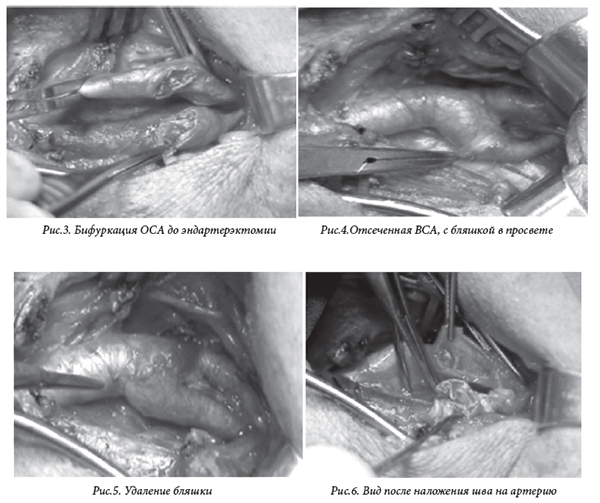
Последовательные реконструктивные операции при билатеральном поражении ВСА мы выполняем по следующим показаниям: при симптомных поражениях (пациенты с ТИА или после инсульта) у больных со стенозом ВСА 60% и более при всех типах бляшек (гипоэхогенные, гетерогенные и гомогенные), а также при изъязвленных бляшках от 50% и более; у пациентов с асимптомными поражениями или хроническим течением сосудисто-мозговой недостаточности операцию выполняли при гомогенных бляшках, суживающих просвет сосуда на 70% и более, при гетерогенных и гипоэхогенных, а также изъязвленных бляшках со стенозом от 60% и более [4, 5, 7, 9, 10]. Первично выполняли вмешательство на стороне большего стеноза ВСА. При одинаковой степени стеноза операцию сначала выполняли на стороне с наиболее эмболоопасной бляшкой (по данным ЦДК) или на стороне перенесенных ранее ТИА или инсульта. После операции все пациенты сутки находились в палате интенсивной терапии. В послеоперационном периоде проводили мониторинг артериального давления и наблюдение за неврологическим статусом, также проводили профилактику реперфузионного синдрома и коррекцию артериальной гипертензии. Обязательно назначали клопидогрель. Оперативная техникаОперативные вмешательства выполняли под местной анестезией. Продольно переднему краю кивательной мышцы производили продольный разрез длинной около 5-7 см. Выделяли общую сонную артерию и ее развилку, внутреннюю сонную и наружную сонную артерии и брали их на держалки. После гепаринизации проводили пробу с пережатием общей сонной артерии (ОСА) и следили за сознанием пациента. При появлении признаков недостаточности мозгового кровообращения давали наркоз. Также по результатам пробы принимали решение о необходимости использования временного внутрипросветного шунта. У всех больных была применена методика эверсионной эндартерэктомии. Шов артерии выполняли атравматической нитью пролен 6.0. Этапы операции показаны на рисунках 3,4,5,6.
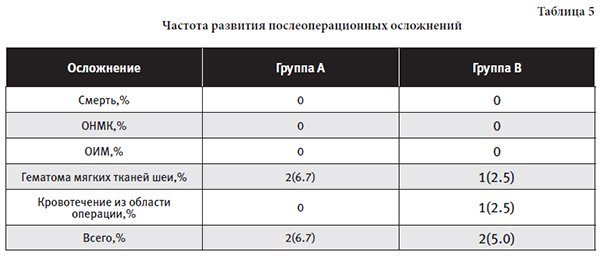
В исследование не вошли пациенты со грубыми и стойкими нарушениями мозгового кровообращения после тяжелого инсульта, осложняющими оценку клинических исходов; с ятрогенными стенозами ВСА (рестенозами после ранее выполненной КЭЭ или стентирования, постлучевыми стенозами ВСА); со значимым поражением позвоночных и подключичных артерий; с тяжелыми нарушениями ритма сердца; с острым коронарным синдромом. В группе А операцию на контралатеральной стороне проводили через 5-7 суток после первой КЭ, а в группе В пациента выписывали и оперировали на противоположной стороне через 2-3 месяца. РезультатыВ послеоперационном периоде осложнений со стороны центральной нервной системы у пациентов обеих групп не выявлено. В группе А у 8 пациентов после первой операции и у 2- х пациентов после второй операции отмечался небольшой отек мягких тканей шеи в области послеоперационного шва, который проходил самостоятельно в течение 7-9 дней и не влиял на функцию дыхания. В группе В у 9 пациентов после первого вмешательства был отек тканей на стороне операции и у 4 после вмешательства на контралатеральной стороне, в этой группе отеки также проходили самостоятельно, не требуя дополнительных мероприятий. Травм подъязычного нерва не было ни в одной группе. Надо отметить , что 3 пациента из группы В вышли из исследования на 30, 48 и 50 сутки после проведения первой операции по причине развития ишемического инсульта на контралатеральной стороне. Характеристика послеоперационных осложнений показана в таблице 5. Не было ни одного большого осложнения в обеих группа, смертей, инсультов, инфарктов миокарда. Во второй группе у одного пациента в послеоперационном периоде развилось кровотечение из послеоперационной раны, больной был взят в операционную для ревизии, обнаружен дефект шва артерии, который был устранен наложением дополнительного шва. У 5 пациентов из группы А и 12 из группы В послеоперационном периоде развилась стойкая артериальная гипертензия, которая купировалась добавлением дополнительных гипотензивных препаратов. Общая продолжительность госпитализации пациентов из группы А составляла 14 суток. Общая продолжительность госпитализации пациентов из группы В составила (с учетом двух госпитализаций) в среднем 18 суток. Всех пациентов выписывали на амбулаторное долечивание под наблюдением хирурга и невролога поликлиники, с обязательным назначением клопидогреля и статинов. ВыводыПроведение последовательных (за одну госпитализацию) реконструктивных операций на сонных артериях у пациентов с двусторонним стенозом возможно, такая тактика не влияет на ухудшение результатов операций и увеличение количества осложнений. Выполняя операции последовательно с двух сторон за одну госпитализацию, мы уменьшаем вероятность развития ишемического инсульта с противоположной стороны, в связи с тем, что не выписываем пациента с оставшимся стенозом и оставляя больного с «бомбой» в своем организме. Кроме этого, оперирую пациента за одну госпитализацию, мы устраняем психогенный фактор. Мы считаем, что проведение реконструктивных операций на сонных артериях у пациентов с двусторонним стенозом возможно при соблюдении следующих условий:
Литература
|