| |
Больная Т. 31 года (история родов № 567) поступила в акушерское
отделение родильного дома МЛПУ «Когалымская городская больница»
16.06.2001 года в 6 часов 45 минут, с диагнозом: Беременность 32-33
недели, ОАА. Рубец на матке. Гестоз тяжелой степени. Эклампсия.
Доставлена врачебной бригадой скорой помощи. Из анамнеза: Беременности
4, роды вторые, два мед. аборта. Первые роды в 1994 г. преждевременные,
оперативные. Известно, что во время первой беременности артериальное
давление поднималось до 220/110 мм рт.ст. Ребенок живой, весом 1500
г. В настоящую беременность встала на учет в сроке 10-11 недель,
наблюдалась регулярно. Прибавка в весе за беременность составила
11 кг (причем, с 22 недели 8 кг). АД, согласно данных обменной карты,
держалось на уровне 100-110/70 мм.рт.ст. Лабораторные данные без
особенностей. УЗД –трижды (18,23,32 недели) без патологии. Учитывая
анамнез, беременной дважды предлагалась госпитализация (в сроке
23-24 недели и в сроке 28-29 недель), беременная отвечала категорическим
отказом .
16.06.2001 года примерно в 3 часа ночи у беременной отмечалась
два раза рвота, головная боль, мелькание '' мушек '' перед глазами.
В 6 утра потеряла сознание, судороги с пеной у рта. На момент осмотра
врачом скорой помощи: АД 140/100 мм. рт.ст., пульс 64 в минуту,
температура 35,70С. Бригадой введены бензодиазепины, сульфат магния
и беременная доставлена в акушерский стационар.
При поступлении, состояние беременной дежурным акушер гинекологом
расценено как тяжелое. Женщина заторможена , на вопросы не отвечает
, вялая . Кожа бледно-розовая , сухая , теплая . Микроциркуляция
достаточная . Артериальное давление 139/105 мм.рт.ст. , ЧСС 136
в минуту. До осмотра анестезиолога, врачом введены: дроперидол –5мг,
трамал 100мг, магния сульфат 2,5г, вит. С 250мг. В 7часов 20 минут
дежурным акушером введен промедол 2% -1.0 в/м. В 7часов 21 минуту
беременная осмотрена анестезиологом. На момент осмотра женщина заторможена,
не адекватна, дезориентирована. На вопросы отвечает с трудом. Зрачки
равномерно расширены анизокории нет. Фотореакция вялая. Отмечаются
мелкие фибриллярные подергивания мышц нижних конечностей , губ .
Беременная в экстренном порядке переведена в операционную. На операционном
столе АД 157/108 мм.рт.ст. пульс 103 в минуту, SрO2 92-93%. Обезболивание
с использованием тиопентала натрия, фентанил, дроперидола, реланиума,
ГОМК. С целью коррекции дефицита факторов свертывания крови введено
СЗП 290 мл. Объем введенных периоперационно кристаллоидов составил
1000 мл. Продолжительность операции 31 минута. Извлечен живой ребенок
5-7 баллов по шкале Апгар, вес 1800 г.
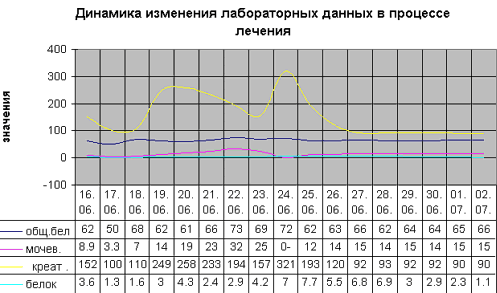
Из лабораторных данных на операционном столе: Hb133 г/л; Эр.4,01х1012/л
; Ht33%; ЦП 0,99; лейкоциты 14,5х109/л, тромбоциты 85х109/л, ПТИ
107%; фибриноген 3,65 г/л; паракоагуляционные тесты –отрицательные;
АЧТВ 24,3 сек.
Билирубин 9,3мкмоль/л; общий белок 61,8г/л; мочевина8,1 ммоль/л;
АЛТ16,8 Ед/л; АСТ 24,4 Ед/л; уровень гликемии 3,15 ммоль/литр.
Моча: удельный вес 1020; белок 3,6г/л; эритроциты 2-3 в поле зрения;
лейкоциты 3-4 в поле зрения.
Родильница после операции, на продлённой ИВЛ мешком Амбу переведена
в отделение реанимации. В связи с тяжестью состояния, принято решение
о проведении продленной ИВЛ - нормовентиляция, в режиме BIPAP, Fi
O2-40%. При осмотре родильницы реаниматологом, отмечены генерализованные
отеки (++++). Гемодинамика не стабильная, АД 160/114 мм рт.ст.,
ЧСС 98 в минуту.
На консультацию приглашен окулист: глазное дно бледно-розовое,
границы четкие, артерии извиты, вены полнокровны, извиты. Заключение:
ангиопатия по гипертензионному типу. Застой на глазном дне.
Для получения надежного доступа к венозному руслу, произведена
катетеризация правой подключичной вены, ЦВД 0 см. вод. ст. Начато
перфузионное введение магния сульфата со скоростью 2 г/ час; обзидан
1 мг/час; инфузия ГЭК (Стабизол 1000 мл. / сутки ); антикоагулянтная
терапия (гепарин 5000 ЕД/сутки перфузионно); введение глюкокортикоидов
(Дексаметазон 12мг три раза/сутки ); антибиотики; в зонд вводился
нимотоп в таблетированной форме по 60мг 6 раз/сутки; после отмены
обзидана, в зонд назначен энап в дозе 40мг./сутки. На фоне проводимой
терапии АД 145/105 мм. рт.ст., ЧСС 85 в минуту, ЦВД 40 мм. вод.
ст.
Hb 130гр./литр; Ht 40,1%; эритроциты 4,5х109/л; ЦП 0,86; тромбоциты
162 х109/л; лейкоциты 14,1х109 /л; ПТИ 103%; фибриноген 2,9 г/л;
паракоагуляционные тесты слабо положительны; АЧТВ 65 сек; общий
белок 46,9 г/л; протеинурия 3,5 г/л в разовой порции.
Через пять часов после операции у женщины отмечены признаки маточного
кровотечения. Общий объем кровопотери составил 1000 мл. К лечению
подключен окситоцин в/в, в задний свод введен тампон с эфиром. начата
коррекция дефицита факторов свертывания крови путем введения свежезамороженной
плазмы. После снижения Hb ниже 80 г/л, вводилась индивидуально подобранная
эритроцитарная масса. Учитывая значительную протеинурию (белок 3,5
г/л в разовой порции мочи) и снижение общего белка крови до 46,9
г/л, родильнице начато введение 10% раствора альбумина в суточной
дозе до 600 мл .
До стабилизации АД на уровне 135-140/80 мм. рт.ст., родильница
медикаментозно седатировалась введением натрия оксибутирата, реланиума.
18.06.2001 седация женщины прекращена. Неврологически - кома III,
зрачки равномерно расширены фотореакции нет, корнеальные рефлексы
не вызываются. Мышечная атония , арефлексия. Менингеальных знаков
нет. При эхокардиографии смещения срединных структур не выявлено.
Для исключения эпи- и субдуральной гематомы, внутримозговой гематомы,
субарахноидального кровоизлияния женщине произведена люмбальная
пункция на уровне L3 – L4. Получен бесцветный, прозрачный ликвор,
цитоз- 2, реакция Панди (+) , белок 0,43 г/л, глюкоза 3,2 ммоль/л,
хлориды 121,8 ммоль/л.
диски
зрительных нервов отечны, артерии спазмированы; вены умеренно инъецированы,
извиты, стали менее полнокровны. При осмотре невропатолога зрачки
умеренно расширены, фотореакции нет, корнеальные рефлексы отсутствуют.
Родильница находилась на ВИВЛ аппаратом «Evita 4» , в режиме BIPAP
с ASB 4 см вод.ст., Fi O2-30%, SрO2 98% , ЧДД 20 в минуту.
Женщине проводилась стимуляция диуреза введением малых доз лазикса.
При этом , ЦВД держалось на уровне 50-60 мм вод.ст. Со вторых суток
больная удерживалась в отрицательном водном баллансе. У больной
отмечается медленная положительная динамика: появление и оживление
корнеальных, сухожильных рефлексов, появление и постепенное увеличением
мышечного тонуса. Одновременно, отмечается медленное изменение степени
нарушения сознания от комы III ст. до оглушения и, наконец ясного
сознания.
В течении трех дней женщина переведена на ВИВЛ в режиме СРАР с
постепенным уменьшением поддержки и 25.06. (на десятые сутки пребывания
в стационаре ) родильница экстубирована.
26.06 при осмотре невропатолога женщина в сознании, адекватна
, ориентирована, контантна. Быстро истощается . Предьявляет жалобы
на головные боли , больше в затылочной области. Зрачки D=S, фотореакция
живая . Горизонтальный нистагм при взгляде вправо. Мышечный тонус
достаточный , одинаковый с двух сторон. Сухожильные рефлексы живые.
Сенсорных расстройств не отмечается. При осмотре окулиста в динамике:
диски зрительных нервов бледнорозовые, границы четкие, артерии без
особенностей. Родильнице постепенно увеличивалась двигательная активность,
проводились сеансы массажа, дыхательная гимнастика.
02.06.01 на шестнадцатые сутки, больная в удовлетворительном состоянии
переведена в палату гинекологического отделения. Выписана из стационара
на 28 сутки в удовлетворительном состоянии, без признаков неврологического
дефицита.
|