Профилактика тромботических осложнений после операции кесарева сечения с использованием двух различных режимов терапии бемипарином
Milagros Cruz1, 2, Ana M. Fernández-Alonso1, 2, Isabel Rodríguez1, 2, Loreto Garrigosa1, 2 , Africa Caño1, 2, Pilar Carretero1, 2, Amelia Vizcaíno1, 2, Amanda Roćıo Gonzalez-Ramirez1, 2, 3
Цель исследования: сравнить эффективность профилактики тромботических осложнений после операции кесарева сечения при использовании двух различных режимов терапии бемипарином.
Материал и методы. В данное исследование было включено 646 женщин, находившихся в нашей клинике после операций кесарева сечения, выполненных в течение 1 года. Участниц случайным образом распределяли в одну из двух групп профилактической терапии для получения бемипарина в дозе 3 500 МЕ 1 раз в сутки в течение 5 дней или бемипарина в дозе 3 500 МЕ 1 раз в сутки в течение 10 дней.
Результаты исследования. Зафиксирован один случай тромбоэмболии легочной артерии (в первый день после операции кесарева сечения). У 98,2% женщин имелись дополнительные факторы риска, чаще всего ими являлись экстренное выполнение операции кесарева сечения, анемия или ожирение. Единственные факторы риска тромбоэмболических осложнений, достоверно связанные с тромбоэмболией легочной артерии, включали отслойку плаценты и преждевременные роды. Различий в частоте тромбоэмболических осложнений между двумя режимами профилактики не зафиксировано.
Выводы. В исследуемой популяции в результате принятых мер профилактики было снижено количество тромбоэмболических явлений, связанных с операцией кесарева сечения. Для предотвращения тромбоэмболических осложнений было достаточно тромбопрофилактики с использованием бемипарина в дозе 3 500 МЕ 1 раз в сутки в течение 5 дней после операции кесарева сечения.
ВВЕДЕНИЕ
Венозная тромбоэмболия (ВТЭ) остается одной из основных причин материнской смертности в развитых странах [1—4]. Основной вклад в эту категорию смертности вносит тромбоэмболия легочной артерии (ТЭЛА) [5—7], которая является причиной гибели приблизительно 20% рожениц [8].
По результатам эпидемиологических исследований, ежегодная заболеваемость тромбозом глубоких вен в общей популяции варьирует от 0,16 [7] до 1‰ [9], из них 2% случаев связаны с беременностью [5]. Во время беременности и в послеродовый период наблюдается повышение риска тромбоэмболических осложнений (тромбоза глубоких вен или тромбоэмболии легочной артерии) [5, 10]. Согласно расчетам риск венозной тромбоэмболии при этом увеличивается в 10 раз [11—15], достигая 2‰ [16].
Максимальный риск венозной тромбоэмболии наблюдается в послеродовый период [12—14, 17, 18], когда он в 25 раз выше показателей у небеременных женщин [12—14]. Согласно имеющимся данным, примерно 43—60% связанных с беременностью эпизодов тромбоэмболии легочной артерии происходят в послеродовый период [11, 13].
Частота связанных с беременностью венозных тромбоэмболий, согласно расчетам, составляет 0,76—1,72‰ [11, 18].
Поскольку у женщин часто отсутствует симптоматика [19] либо наблюдаются неспецифичные симптомы и жалобы [20], а также вследствие того, что диагностика и лечение венозных тромбоэмболий в послеродовый период часто осуществляются в другой клинике (не в той, где происходили роды), данные показатели, вероятнее всего, являются сильно заниженными [20, 21].
Частота венозных тромбоэмболий в послеродовый период составляет 0,65‰ [11].
К факторам риска венозных тромбоэмболий в ходе беременности относят [9, 22]: возраст матери (1/800 для возраста > 35 лет; 1/1 600 для возраста < 35 лет) [12, 13, 18, 23], ожирение (индекс массы тела > 30) [24, 25], преэклампсию/ гипертензию, количество родов в анамнезе — ≥ 3 [16], венозные тромбоэмболии в анамнезе, а также врожденные или приобретенные тромбофилии [17, 19, 20, 23, 26], курение, сахарный диабет [4], многоплодную беременность [25], негроидную расу [27] и анемию. В ходе родов появляются другие факторы [9]: тип родов (риск при операции кесарева сечения в 3—6 раз выше, чем при естественных родах, более высокий риск также наблюдается при экстренном кесаревом сечении [13, 28, 29] и оперативном родовспоможении [28, 29], длительные роды > 12 часов [10, 25, 28]), неподвижность; обширное хирургическое вмешательство на брюшной полости длительностью > 30 минут в ходе беременности или послеродового периода [12], преждевременные роды [11], чрезмерная кровопотеря (> 1 литра) или гемотрансфузии. В послеродовый период добавляются такие факторы, как дегидратации, неподвижность и анемия [9, 22].
Факторы, которые оказывают наибольшее влияние на частоту тромбоэмболических осложнений, включают возраст > 35 лет, ожирение и кесарево сечение [28].
Операция кесарева сечения сама по себе увеличивает риск венозных тромбоэмболий, поскольку представляет собой хирургическое вмешательство на органах таза, продолжительность которого может составлять > 30 минут. Этот фактор действует дополнительно к протромботическим эффектам родов, увеличению массы тела при беременности и прочим факторам риска (см. выше).
Частота венозных тромбоэмболий после операции кесарева сечения составляет 1,78‰ [11], при этом (со)отношение шансов равно 2 [11]. Согласно наиболее актуальным руководствам [9, 16, 22], для женщин, направляемых на экстренное, а также плановое кесарево сечение с дополнительными факторами риска, рекомендуется профилактика тромботических осложнений с использованием низкомолекулярных гепаринов (НМГ).
Тем не менее, учитывая повышенный риск венозных тромбоэмболий в послеродовый период, в особенности в течение первой недели после родов [9, 22], а также тенденцию к более ранней выписке из стационара после операции, продолжительность профилактики тромботических осложнений после операции кесарева сечения является предметом обсуждения, поскольку это очень важный фактор развития осложнений. Согласно последним версиям руководств [9], рекомендуемая продолжительность профилактики у этих женщин составляет 7 дней. Тем не менее в настоящее время отсутствуют научные данные о длительности тромбопрофилактики, имеются только клинические рекомендации [7, 9, 22]. Мы изучили частоту венозной тромбоэмболии у женщин после операции кесарева сечения (которым не требовалось применение низкомолекулярных гепаринов в ходе беременности) при использовании двух различных режимов терапии НМГ с целью определения наиболее подходящего для профилактики данного заболевания.
В нашей клинике в качестве метода профилактики тромботических осложнений не используется пневматическая компрессия. После применения различных НМГ (эноксапарин, надропарин и пр.) для тромбопрофилактики наша клиника в конечном итоге несколько лет назад перешла на использование бемипарина в качестве препарата для послеоперационной профилактики тромботических осложнений (при оперативных вмешательствах на органах желудочно-кишечного тракта, грудной полости, а также в гинекологии, акушерстве, урологии, ортопедической хирургии и пр.).
Была продемонстрирована безопасность и эффективность НМГ бемипарина при лечении и профилактике венозной тромбоэмболии. Бемипарин является низкомолекулярным гепарином второго поколения. Это натриевая соль, получаемая в результате деполимеризации нефракционированного гепарина, полученного из слизистой оболочки кишечника свиней. Бемипарин характеризуется минимальной молекулярной массой (3 600 Да), максимальным периодом полувыведения (5,3 часа), а также наиболее высоким соотношением активности антиFXa/антиFIIa (8:1) по сравнению с любыми другими низкомолекулярными гепаринами второго поколения.
Основная цель исследования заключалась в сравнении эффективности тромбопрофилактики после операции кесарева сечения при применении двух различных режимов терапии бемипарином: 3 500 МЕ 1 раз в сутки в течение 5 и 10 дней.
МАТЕРИАЛЫ И МЕТОДЫ
Данное исследование было одобрено комитетом по исследовательской этике нашей Университетской клиники.
Исследование Сравнение режимов терапии бемипарином в течение 5 и 10 дней (3 500 МЕ 1 раз в сутки) с целью профилактики тромботических осложнений после операции кесарева сечения.
В данное исследование включали женщин после операции кесарева сечения, которым не требовалась профилактика или терапия любым видом НМГ в ходе беременности (низкий риск венозных тромбоэмболий во время беременности). У них также отсутствовала аллергия на гепарин или его производные. На более поздних этапах из исследования исключались женщины, не выполнявшие условия длительного приема препарата.
Показатели результатов лечения включали количество тромбозов глубоких вен и тромбоэмболии легочной артерии, а также связанную с венозными тромбоэмболиями материнскую смертность в течение до 3 месяцев после операции кесарева сечения. В качестве возможных факторов риска тромбоэмболических осложнений оценивали следующие переменные: возраст, курение, ожирение (индекс массы тела > 30), гипертензия, количество родов в анамнезе, многоплодная беременность, сахарный диабет, неделя родов, тип кесарева сечения (экстренное или плановое), тип наркоза, кровопотеря и неподвижность (в течение по крайней мере 3 дней).
За период данного исследования в нашей клинике было зафиксировано 2 924 родов; из них 742 — путем кесарева сечения. Регистрировались все случаи венозной тромбоэмболии.
Из исследования были исключены 96 женщин после операции кесарева сечения, поскольку они не соответствовали критериям отбора.
В данное исследование было включено 646 женщин, перенесших в течение 1 года в нашей клинике операции кесарева сечения, при этом их распределяли в случайном порядке в одну из двух групп для профилактической терапии бемипарином в дозе 3 500 МЕ в течение 5 или 10 дней.
Бемипарин начинали вводить по крайней мере через 8 часов после кесарева сечения. В случае локорегионарной анестезии бемипарин не применяли до истечения 8 часов после удаления эпидурального катетера.
У всех женщин в течение 24—36 часов после кесарева сечения выполнялся общий анализ крови.
Продолжительность тромбопрофилактики была определена в 5 и 10 дней, поскольку 5 дней — это рекомендация руководств по клинической практике до 2008 г. Для сравнения мы выбрали 10-дневный период, т.к. нормализация различных факторов свертывания начинается спустя неделю после родов, хотя риск осложнений может сохраняться до 6 недель послеродового периода.
Статистический анализ Для всех переменных исследования вычислялась описательная статистика. Для сравнения терапии бемипарином в течение 5 и 10 дней использовался критерий χ2.
Для анализа демографических и морфометрических переменных, а также вероятности тромбоза глубоких вен/тромбоэмболии легочной артерии (зависимые переменные) для каждого режима применялась модель логистической регрессии.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЯ
На протяжении данного периода времени критериям включения в это исследование соответствовали 646 женщин с операцией кесарева сечения.
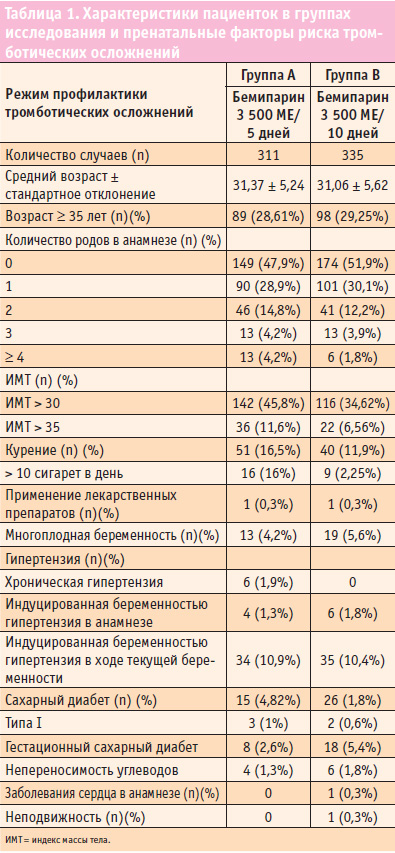
В таблице 1 приведены ха рактеристики женщин и возможные факторы риска тромбо эмболических осложнений во время беременности.
Средний возраст участниц составил 31 ± 5,47 года, 59,7% из них были нерожавшими, у 9% женщин было ≥ 2 родов, в анамнезе у 14% женщин зафиксировано курение. По результатам оценки индекса массы тела у 42,3% пациенток в группах бемипарина зафиксировано ожирение (ИМТ > 30).
Другие возможные факторы риска венозной тромбоэмболии включали сахарный диабет (0,8—4,82%), гипертензию во время беременности (10,7%), а также многоплодную беременность (приблизительно 5%). Частота длительной неподвижности, приема препаратов или заболеваний сердца в исследуемой популяции была пренебрежимо мала.
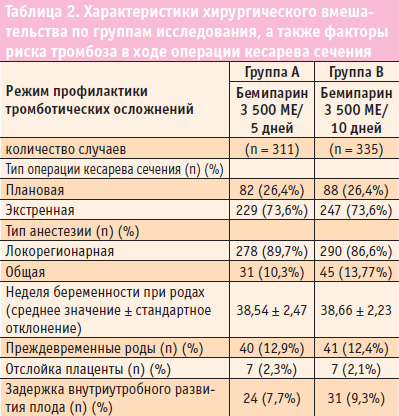
В таблице 2 приведены характеристики родов, а также связанные с ними факторы риска тромбоэмболии. Операции кесарева сечения практически всегда проводились в срок, при этом только в 12,7% случаев они были преждевременными. В 73,6% случаев операции являлись срочными, что представляло собой дополнительный фактор риска тромбозов.
Наиболее распространенной формой анестезии была локорегионарная (88,3%). Другие возможные факторы риска (вследствие возможных фоновых заболеваний) включали отслойку плаценты (2,2%), а также задержку внутриутробного развития (8,5%). В данном исследовании достоверная взаимосвязь с тромбоэмболией легочной артерии была зафиксирована только для отслойки плаценты и срока гестационного возраста (преждевременные роды) (p < 0,005).
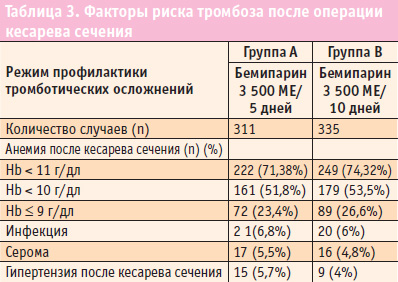
Таблица 3 отражает факторы риска тромбоза, зафиксированные после операции кесарева сечения. Наиболее распространенным фактором риска была анемия (уровень гемоглобина < 11 г/дл; 75,4% женщин после операции кесарева сечения), далее следовала гипертензия (4,9%) и инфекции (6,4%). Практически у всех женщин (98,53%) наблюдался дополнительный фактор риска, помимо самого кесарева сечения.
Случаев материнской смерти или тромбоза глубоких вен (в ходе исследования) не зафиксировано. Документирован только один случай тромбоэмболии легочной артерии — у 25-летней нерожавшей женщины, распределенной в группу B с индексом массы тела 29,5 и отсутствием тромбозов в семейном анамнезе. Единственным фактором риска в ходе беременности у данной пациентки было курение < 10 сигарет в сутки. Она была госпитализирована на 32-й неделе с симптомами отслойки плаценты, после чего у нее была выполнена экстренная операция кесарева сечения с локорегионарной анестезией. В этот момент времени у нее добавились еще два фактора риска: экстренная операция кесарева сечения и вагинальное кровотечение. В результате кесарева сечения родился живой ребенок с соответствующей сроку гестации массой тела. У матери наблюдалась умеренная анемия, потребовавшая внутривенного введения препаратов железа. В первый послеоперационный день до начала профилактики тромботических осложнений бемипарином пациентка предъявляла жалобы на затрудненное дыхание и боль в области правого реберно-диафрагмального синуса. На основании результатов определения уровня D-димера и дополнительных тестов (перфузионная сцинтиграфия легких [тромбоэмболия латерального и медиального сегмента средней доли правого легкого]), а также двустороннего допплеровского ультразвукового исследования нижних конечностей (норма) была диагностирована тромбоэмболия легочной артерии.
Вследствие этого вместо тромбопрофилактики было начато применение низкомолекулярного гепарина в терапевтическом режиме с последующим переходом на пероральные антикоагулянты. По результатам теста на гиперкоагуляцию через 6 месяцев тромбофилия была исключена.
Таким образом, частота венозных тромбоэмболий в этом исследовании составила 1,54%, а частота венозных тромбоэмболий в общей совокупности родов — 0,34% (1/2 924).
Учитывая, что единственный случай тромбоэмболии легочной артерии был зафиксирован в первый день после операции до начала профилактики тромботических осложнений, сравнение между различными режимами терапии НМГ невозможно.
Обсуждение В нашей клинике ведется постоянное наблюдение за факторами риска венозных тромбоэмболий в ходе беременности и послеродовый период, в случае их выявления принимаются надлежащие меры профилактики тромботических осложнений [31]. Они включают выполнение упражнений для ранней мобилизации ног и стоп, раннее вставание после операции (в течение 2 часов после естественных родов и 6—8 часов после кесарева сечения), надлежащую гидратацию в послеродовый период, а также раннее употребление жидкости и пищи (сразу после естественных родов, через 4—6 часов после операции кесарева сечения с локорегионараной анестезией и через 6—8 часов после операции кесарева сечения под общим наркозом).
Профилактику тромботических осложнений с использованием низкомолекулярных гепаринов начинают через 8 часов после операции кесарева сечения.
Эта тактика позволяет объяснить, почему в нашей клинике за изучаемый период был зафиксирован только один эпизод венозной тромбоэмболии, произошедший в течение первых 24 часов после операции кесарева сечения по поводу отслойки плаценты.
Учитывая общее количество родов в клинике за этот период (2 924), ожидаемая частота венозных тромбоэмболий, связанных с беременностью, родами и послеродовым периодом, могла бы составить 2—5 случаев [10, 11, 28].
Учитывая регистрацию только одного печального случая, можно было бы предположить более низкую частоту факторов риска в популяции. Тем не менее у 98,53% включенных в исследование женщин отмечался по крайней мере один фактор риска тромбозов, кроме самого кесарева сечения.
Нами был проведен анализ факторов риска в сравнении с другими исследованиями. Несмотря на наличие факторов риска у женщин в нашем исследовании (возраст старше 35 лет — 30%, ожирение — 30%, экстренная операция кесарева сечения — > 70%, анемия — 50%), мы зафиксировали только один случай венозной тромбоэмболии (присутствовавшие факторы риска: курение, экстренная операция кесарева сечения, преждевременные роды, вагинальное кровотечение и тяжелая анемия).
Принятые в нашей клинике меры профилактики тромботических осложнений позволяют объяснить низкую частоту венозной тромбоэмболии (0,34%) по сравнению с опубликованными данными [11, 32]. Кроме того, более чем в 90% случаев при операции кесарева сечения использовалась регионарная анестезия (эпидуральная/дуральная), что также снижает риск венозной тромбоэмболии [24].
В течение длительного времени в нашей клинике низкомолекулярные гепарины назначались во всех случаях кесарева сечения; вследствие появления тенденций к раннему выписыванию из стационара после операции (на третий день) мы считаем необходимым продолжение профилактики после выписки из стационара.
Согласно рекомендациям некоторых авторов, низкомолекулярные гепарины следует применять после операции кесарева сечения только при наличии дополнительных факторов риска или в случае экстренного кесарева сечения [29]. Тем не менее мы придерживаемся рекомендаций, изложенных в нескольких руководствах по клинической практике [9, 22], согласно которым пороговые значения для назначения тромбопрофилактики в послеродовый период должны быть ниже, чем до родов. Согласно некоторым рекомендациям [9], профилактику тромботических осложнений низкомолекулярными гепаринами в течение 7 дней должны получать все женщины после экстренной операции кесарева сечения или после плановой операции кесарева сечения, если есть хоть один фактор риска венозных тромбоэмболических осложнений.
Поскольку мы не можем априори исключить появления в послеродовый период дополнительных факторов риска тромбоза (например, анемии, инфекции и гипертензии), а также необходимости в более длительном периоде покоя (например, вследствие головной боли после пункции, инфекции), мы назначаем низкомолекулярные гепарины во всех случаях операции кесарева сечения (как экстренных, так и плановых). В действительности у 98,53% прооперированных женщин из исследуемой популяции зафиксирован по крайней мере один дополнительный фактор риска.
Причиной высокой выявляемости факторов риска венозной тромбоэмболии в нашей клинике может быть постоянное и комплексное наблюдение, в т.ч. в послеродовый период. Например, выполняемый в течение 24—36 часов после операции кесарева сечения общий клинический анализ крови с оценкой количества эритроцитов, лейкоцитов и тромбоцитов позволяет выявить случаи анемии, которые бы в противном случае остались незамеченными.
С нашей точки зрения, польза от применения низкомолекулярных гепаринов после операции кесарева сечения с целью минимизации вероятности тромбоэмболических осложнений значительно превосходит тот незначительный риск, который возникает при приеме данных препаратов [33, 34].
В нашем исследовании не зафиксировано никаких побочных эффектов низкомолекулярных гепаринов (кровотечение и индуцированная НМГ тромбоцитопения).
Терапия бемипарином в дозе 3 500 МЕ 1 раз в сутки в течение 5 дней (на 2 дня меньше, чем в руководствах по клинической практике) [9] обладала достаточным эффектом для профилактики тромбоэмболических осложнений, хотя для нормализации уровня факторов свертывания крови может потребоваться несколько большее количество дней.
ВЫВОДЫ
Наблюдение за факторами риска в ходе беременности, родов и в послеродовый период в сочетании с физикальными мерами и профилактикой тромботических осложнений при помощи низкомолекулярного гепарина позволяет снизить частоту тромбоэмболической болезни.
У женщин, перенесших кесарево сечение, мы рекомендуем в течение 5 дней после операции проводить профилактику тромботических осложнений низкомолекулярным гепарином (например, бемипарином). При появлении других факторов риска может потребоваться продолжение тромбопрофилактики.
ЛИТЕРАТУРА
- Drife J.»Thromboembolism». British Medical Bulletin, vol. 67, pp. 177— 190, 2003.
- Clyburn P.A. «Editorial 2. Early thoughts on 'why mothers die 20002002',» Anaesthesia, vol. 59, no. 12, pp. 1157—1159, 2004.
- Andres R.L., Miles A. «Venous thromboembolism and pregnancy,» Obstetrics and Gynecology Clinics of North America, vol. 28, no. 3, pp.
613-630, 2001. - James A.H., Tapson V.F., Goldhaber S.Z. «Thrombosis during pregnancy and the postpartum period,» American Journal ofObstetrics and Gynecology, vol. 193, no. 1, pp. 216—219, 2005.
- Heit J.A., Kobbervig C.E., James A.H., Petterson T.M., Bailey K.R., Melton L.J. «Trends in the incidence ofvenous thromboembolism during pregnancy or postpartum: a 30-year population-based study,» Annals ofInternal Medicine, vol. 143, no. 10, pp. 697—706, 2005.
- De Swiet M., «Maternal mortality: confidential enquiries into maternal deaths in the United Kingdom,» American Journal of Obstetrics and Gynecology, vol. 182, no. 4, pp. 760—766, 2000.
- Gates S., Brocklehurst P., Davis L.J. «Prophylaxis for ve nous thromboembolic disease in pregnancy and the early postnatal period,» Cochrane Database ofSystematic Reviews, no. 2,p.CD001689, 2002.
- Chang J., Elam-Evans L.D., Berg C.J. et al. «Pregnancy-related mortality surveillance—United States, 1991—1999,» MMWR Surveillance Summaries, vol. 52, no. 2, pp. 1—8, 2003.
- Scottish Intercollegiate Guidelines Netword (SIGN), Preven tion and Management of Venous Thromboembolism, A National Clinical Guideline, 2010.
- Phillips O.P. «Venous thromboembolism in the pregnant woman,» Journal ofReproductive Medicine for the Obstetrician and Gynecologist, vol. 48, no. 11, supplement, pp. 921—929, 2003.
- Simpson E.L., Lawrenson R.A., Nightingale A.L., Farmer R.D.T. «Venous thromboembolism in pregnancy and the puerperium: incidence and additional risk factors from a London perinatal database,» British Journal of Obstetrics and Gynaecology, vol. 108, no. 1, pp. 56—60, 2001.
- Anderson F.A.Jr., Spencer F.A. «Risk factors for venous thromboembolism, » Circulation, vol. 107, no. 23, supplement 1, pp. I9—I16, 2003.
- Scottish Intercollegiate Guidelines Network (SIGN), Prophylaxis of Venous Thromboembolism, Guideline, 2002.
Полный список литературы вы можете запросить в редакции издания ".

