Respiratory disorders
Нарушения дыхания (Часть 3)
Malcolm I. Levene, David I. Tudehope, M. John Thearle
Главы из книги "Essencials of Neonatal Medicine"
Пневмония
Пневмония у новорожденных младенцев достаточно обычное явление и может возникать из-за вирусных, бактериальных или других агентов. Младенец может заразиться пневмонией in utero , и она может проявиться при рождении (конгениальная), или новорожденный может приобрести ее после рождения (внутрибольничная). Конгенитальная пневмония может быть обусловлена восходящей инфекцией при длительном разрыве плодного пузыря или, менее часто, трансплацентарной инфекцией (см. след. публикации). Предположение данного диагноза строится, исходя из истории болезни матери, клинического обследования и радиографии грудной клетки, и подтверждается бактериологическими культурами крови и содержимого трахеи.
Этиология
Пневмония у новорожденных обычно имеет бактериальную природу и наиболее часто бактериальными патогенами, обуславливающими конгенитальную или приобретенную пневмонии, являются Грам-отрицательные бациллы ( Eschrichia coli , Klebsiella, Pseudomonas, Serratia sp.), β-гемолитические стрептококки группы В и Staphilococcus sp .
Более редкая бактериальная инфекция включает Listeria monocytogenes и анаэробные бациллы. Иногда пневмония обуславливается Chlamidia trachomatis , Mycoplasma pnemoniae или оппортунистическими патогенами, такими как Candida albicans и Pnemocystis carini . Случаи вирусной пневмонии редки, но все же встречаются и вызываются цитомегаловирусом (СМВ), вирусом Coxsackie , респираторным хориовирусом и рубеллой.
Клинические признаки
Ранние клинические признаки и симптомы часто неспецифичны и могут включать летаргию, апноэ, брадикардию, нестабильность температуры и непереносимость кормления. При рождении может быть трудно отличить пневмонию от других форм легочных заболеваний. В других случаях типичные признаки респираторного дистресса могут иметь место от рождения. История матери и ребенка может выявить факторы, предрасполагающие к неонатальной инфекции.
Аускультация грудной клетки может показать сниженное поступление воздуха вокруг областей консолидации и выпота. При вдохе могут быть слышны добавочные дыхательные звуки.
Радиология
Картина является неспецифичной, и пневмония может быть трудно отличима радиологически от аспирационного синдрома и даже ТТН. На протяжении всех легких могут наблюдаться очаговые затемнения или более сливающиеся области радиологической плотности. Долевая пневмония редко видна у новорожденных.
Лечение
- Антибиотики. Широкого спектра после взятия поверхностных и глубоких культур.
- Физиотерапия . Изменение положения для постурального дренажа и активная физиотерапия грудной клетки для областей консолидации.
- Респираторная поддержка (см. след. публикации).
Синдром утечки воздуха
Это состояние обычно наблюдается у новорожденных младенцев и имеет несколько типов:
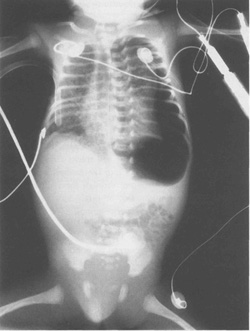
- Пневмоторакс – воздух в плевральной полости (рис.10.4).
- Пневмомедиастинум – воздух в клетчатке средостения (рис.10.5).
- Пневмоперикардиум – воздух в перикардиальном пространстве.
- Легочная интерстициальная эмфизема (ЛИЭ) – воздух в интерстициальном пространстве легких (рис.10.6).
- Пневмоперитонеум – воздух в области брюшины.
- Воздушная эмболия – проникновение воздуха в легочные вены и распространение по кровотоку.
 |
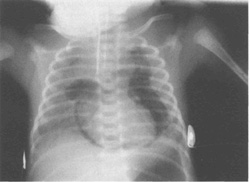 |
| Рис.10.4. Ретнген грудной клетки, показывающий левосторонний напряженный пневмоторакс. | Рис.10.5. Рентген грудной клетки, показывающий пневмомедиастинум. Контуры сердца и тимуса выделяются на фоне газа. |
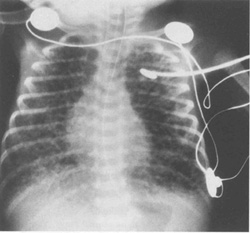 |
| Рис.10.6. Рентген грудной клетки, показывающий обширную ЛИЭ. Заметьте перераздутие грудной клетки и уплощение диафрагмы. |
Патофизиология этих состояний одинакова в том, что альвеолы, становясь перераздутыми, лопаются. Воздух затем выходит в интерстициальное пространство легких (ЛИЭ) и продвигается вдоль периваскулярных пространств в средостение (пневмомедиастинум) через висцеральную плевру (пневмоторакс) или реже в перикардиум (пневмоперикардиум).
Спонтанный пневмоторакс возникает приблизительно в 1% случаев влагалищных родов и в 1.5% кесаревых сечений. Многие из них имеют только малые (слабые) симптомы и обнаруживаются неожиданно на рентгене грудной клетки.
Реанимация с вентиляцией положительным давлением делает возникновение пневмоторакса намного более вероятной. Терапия сурфактантом значительно снижает частоту синдрома утечки газа у вентилируемых младенцев.
Пневмоторакс обычно возникает в следующих условиях:
- жесткие легкие, напр. болезнь геалиновых мембран;
- перераздутие легких, напр. аспирация меконием;
- недоразвитые (гипопластические) легкие, напр. синдром Поттера, диафрагмальная грыжа;
- искусственная вентиляция или НПДДП предрасполагают к синдрому утечки воздуха у 10% вентилируемых младенцев. Длительное время вдоха и высокое давление в конце выдоха являются особенно вероятными причинами пневмоторакса. Активный выдох против «дыхания» вентилятора также может быть вероятной причиной (см. след. публикации).
Клинические признаки
У младенцев с пневмотораксом напряжения очевидны признаки тяжелого респираторного дистресса. Часто синдром утечки воздуха возникает у ребенка, который уже имеет респираторный дистресс и может наблюдаться внезапное ухудшение с цианозом, недостаточной периферической перфузией и брадикардией. Специфическими признаками пневмоторакса напряжения являются сдвиг средостения к противоположной стороне, ассиметричное расширение грудной клетки, ассиметричный вход воздуха и слабый периферический пульс. Выступающая грудина позволяет предположить пневмомедиастинум.
Иногда развивается односторонняя ЛИЭ, как результат клапанного эффекта в главных бронхах. Легкое, пораженное эмфиземой, может обусловить компрессию более здорового легкого, следовательно, еще сильнее затрудняя вентиляцию (рис. 10.7)
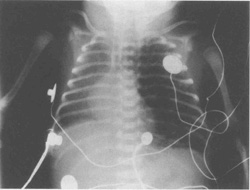 |
| Рис.10.7. Рентген грудной клетки, показывающий левовтроннюю ЛИЭ. Средостение и правое легкое компрессированы перераздутым левым легким. |
Диагноз
Постановка определенного диагноза осуществляется с помощью передне-задней проекции на рентгене. Чтобы обнаружить небольшой пневмоторакс потребуется вертикальная пленка, тогда как латеральная пленка будет необходима для диагностики наличия воздуха в переднем средостении. Когда имеет место пневмомедиастенум, на рентгене грудной клетки виден морской знак или спиннакер. У младенцев, находящихся в критическом состоянии и имеющих пневмоторакс напряжения, с целью подтверждения диагноза может быть предпринята диафоноскопия (трансиллюминация) грудной клетки. Иногда введение иглы-бабочки калибра 21G с лабораторной бюреткой и шприцем может спасти жизнь при подозрении на пневмоторакс напряжения. Эта срочная процедура диагностики и терапии проводится у критически больных младенцев в тех случаях, когда может быть задержка в получении результатов рентгеновского исследования. Слепое прокалывание иглой грудной клетки может обусловить пневмоторакс и должно предприниматься исключительно в срочных случаях.
Лечение
Для облегчения пневмоторакса напряжения можно ввести межреберный катетер во второе межреберное пространство по среднеключичной линии и соединить его с затвором подводного дренажа или клапаном однопроходного вибратора Хеймлиха . Иногда эвакуация из пневмоторакса будет неполной с помощью этого катетера, и тогда катетер необходимо поместить более назад в шестое межреберное пространство по среднеподмышечной линии. Для ненапряженного пневмоторакса у доношенных младенцев дыхание 100% кислородом в течение до 12 часов может ускорить реабсорбцию пневмоторакса. Изредка наличие большого плеврального или лимфатического выпота может потребовать торакосемтез.
ЛИЭ лучше всего лечить вентиляцией с быстрой частотой (см. след. публикации) или высокочастотной осциляторной вентиляцией. Тяжелую ЛИЭ с компрессией другого легкого можно лечить путем селективной интубации более здорового легкого, таким образом, позволяя легкому, пораженному эмфиземой, находиться в состоянии коллапса. (Brooks et al., 1977). Спустя 24-48 часа при условии, что наступило улучшение, подтвержденное радиологически, трубка должна быть удалена.
Синдром аспирации мекония
Синдром аспирации мекония является серьезной причиной респираторного дистресса у новорожденных, которую потенциально можно предотвратить. Меконий, подкрашенный амниотической жидкостью, почти всегда встречается у доношенных или переношенных младенцев и наблюдается приблизительно в 13% родов. Пассаж мекония часто указывает на дистресс плода, но при тазовом предлежании плода может быть нормальным явлением. Является ли это признаком дистресса плода или нет, возможность его аспирации в легкие должна быть серьезно принята во внимание. Аспирация мекония может возникнуть во время родов или при начале дыхания новорожденного. Ответом младенца на аспирацию во время родов является затрудненное дыхание, а если меконий попал в дыхательные пути, он будет аспирирован глубоко в бронхи. Как только начинается дыхание, возникает дистальная миграция мекония в малые (нижние) дыхательные пути.
Клинические признаки
Имеется широкий спектр проявлений этого состояния от тяжелой асфиксии, требующей активной реанимации, через раннее наступление респираторного дистресса до обычного состояния энергичного ребенка, не имеющего больших проблем. Типичным признаком этого состояния является то, что младенец рождается, покрытый ликвором, подкрашенным меконием, и имеет меконий, осажденный на пуповине, коже и ногтях. Грудная клетка перераздута, а грудина может резко выступать. Респираторный дистресс может сначала быть легким, быстро становясь более и более тяжелым спустя нескольких часов. У ребенка также могут появиться признаки церебральной раздражимости (чувствительности).
Патогенез и этиология
Меконий обуславливает закупорку дыхательных путей с последующим ателектазом. Он также приводит к обструкции по клапанному эффекту, сопровождающейся перераздутием легких и высоким риском синдрома утечки воздуха. Меконий раздражает дыхательные пути, обуславливая химическую пневмонию, иногда возникает вторичная бактериальная инфекция. У младенцев с тяжелым аспирационным синдромом развивается заметная вентиляционно-перфузионная неравномерность, приводящая к шунту справа налево и легочной гипертензии.
Радиология
На рентгене грудной клетки видно перераздутие (плоские диафрагмы, расширение реберных пространств) с диффузными затемнениями по всем полям обоих легких (рис.10.8). Может быть также виден пневмоторакс или пневмомедиастинум.
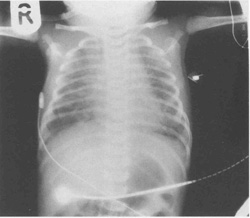 |
| Рис.10.8. Рентген грудной клетки, показывающий синдром аспирации мекония. Наблюдается обширное дискретное затенение через оба легочных поля. |
Профилактическое ведение
Заболеваемость и смертность от синдрома аспирации мекония может быть предотвращена или минимизирована оптимальным перинатальным ведением. Ведется дискуссия о том, должен ли неонатальный педиатр посещать все роды, при которых имеет место меконий, окрашивающий ликвор. Очень важно, однако, чтобы опытный неонатолог присутствовал при родах, если наблюдается толстый меконий. В этих условиях должно быть предпринято следующее:
- как только показалась голова и до появления плечей, акушерка должна быстро очистить (отсосать) ротоглотку младенца. Пуповина должна быть дважды пережата для анализа артериальных газов;
- после родов ребенок должен быть перемещен в реанимационную тележку, где реаниматолог аспирационным катетером отсасывает содержимое из ротоглотки под прямым ларингоскопическим контролем (обзором);
- если ребенок угнетен и если меконий виден в задней глотке, на или за голосовыми связками, ребенка необходимо интубировать эндотрахеальной трубкой с широким отверстием (просветом) и чисто отсосать трахею. Отсасывание облегчается использованием аспиратора для мекония. Отсасывание ртом из эндотрахеальной трубки не должно практиковаться. Дальнейшее отсасывание применяется непосредственно через эндотрахеальную трубку, до тех пор, пока ее не удалят. Если после экстубации в эндотрахеальной трубке находится большое количество мекония, ребенок должен быть реинтубирован и должно быть проведено дальнейшее трахеальное отсасывание. Желудок должен быть аспирирован вслед за интубацией и если там находится умеренное или большое количество мекония, желудочный зонд должен быть оставлен in situ для промывания, которое должно быть проведено позже;
- если ребенок энергичен и находится в хорошем состоянии, и только тонкий меконий отсасывается из задней глотки, нет необходимости проводить трахеальную интубацию;
- все дети, родившиеся с толстым меконием в ликворе, должны быть внимательно осмотрены, и у них должен проводиться регулярный мониторинг с тем, чтобы своевременно выявить признаки синдрома аспирации мекония.
Лечение подтвержденного синдрома аспирации мекония
Лечение будет таким же, как и при респираторном дистрессе (см. след. публикации). Особенные акценты должны быть сделаны на следующем:
- увлажнение вдыхаемого воздуха
- постуральный дренаж путем изменения положения, отсасывание из дыхательных путей и перкуссия грудной клетки
- антибиотики: обычно даются, хотя их эффективность не была установлена

