двухмесячный научно-образовательный журнал
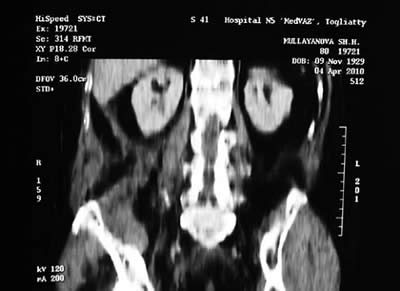
"Тольяттинский медицинский консилиум" 2011г. № 3-4Опыт лечения пострадавших с тяжелой сочетанной травмой живота, сопровождающейся забрюшинными гематомамиВ.В. Колесников, Б.М. Рахимов, И.В. Галкин, О.Н. Проценко, А.П. Левченко Лечебная тактика при тяжелой сочетанной травме живота остаётся наиболее сложным и нерешенным вопросом современной хирургии. При этом от принятия решения о возможности выполнения того или иного вмешательства зависят результаты лечения, исход травмы [1,3,4]. В связи с вышесказанным, аспекты хирургической тактики повреждений органов брюшной полости в контексте тяжелой сочетанной травмы требуют дальнейшего обсуждения и явились предметом нашего исследования. Среди 811 пострадавших («ВПХ-П(МТ)» - 9,9±0,4 (ISS- 26,0±0,4) и «ВПХ-СП»– 37,6±0,4 балла), поступивших к нам с тяжелой сочетанной травмой живота наиболее частыми причинами сочетанных повреждений живота были ДТП – 583(71,9%) и кататравма – 228 (28,1%). При этом нами была интраоперационно выявлена и ревизирована забрюшинная гематома у 129 (16%) пострадавших. Забрюшинная гематома (ЗГ) являлась одним из основных признаков повреждения забрюшинных органов (почек, надпочечников, мочеточников, поджелудочной железы, нисходящей и горизонтальной части двенадцатиперстной кишки, восходящей и нисходящей ободочной кишки, брюшной части аорты и нижней полой вены, корня непарной и полунепарной вен). Значимой причиной ЗГ являлись повреждения костей таза и позвоночника. В зависимости от уровня расположения ЗГ по отношению к позвоночнику претерпевала метаморфозы и клиническая картина. При низко расположенных ЗГ (от полости малого таза до IV поясничного позвонка) клиническая картина была характерна забрюшинному разрыву мочевого пузыря, перелому заднего полукольца костей таза, разрыву крестцово-подвздошного сочленения. При этом кровопотеря в забрюшинную клетчатку достигала нескольких литров. При ЗГ располагающейся на уровне II - V поясничных позвонков была ярко выражена клиника «острого живота». При высоко расположенных ЗГ (в области поджелудочной железы и солнечного сплетения, между XII грудным и III поясничным позвонками) были выражены симптомы внутреннего кровотечения и перитонеальные явления. Они являлись следствием повреждений паренхиматозных органов, крупных магистральных сосудов и 12-перстной кишки. Физикально при ЗГ мы выявляли резкую болезненность и напряжение мышц брюшной стенки, тупость в отлогих местах брюшной полости при перкуссии, вздутие живота, при аускультации брюшной полости - отсутствие перистальтики, положительный симптом раздражения брюшины. Лабораторно выявляли снижение содержания гемоглобина, гематокрита и количества эритроцитов в крови. Инструментальная диагностика осуществляется с помощью ультразвукового исследования, рентгенографии и компьютерной томографии (см. рис. 1)
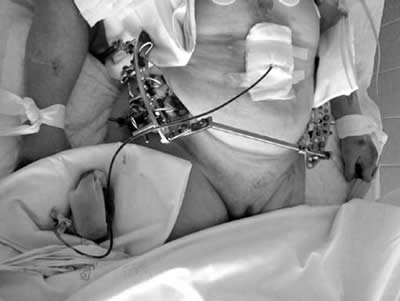
При сомнении в необходимости проведения лапаротомии выполняли лапароцентез или лапароскопию (при компенсации гемодинамики). При выполнении лапароцентеза придерживались международного стандарта: если через катетер ничего не поступает, через него необходимо ввести 1000 мл физиологического раствора, через 10 минут аспирировать и исследовать жидкость на содержание эритроцитов, амилазы и лейкоцитов. При лабораторном результате числа эритроцитов свыше 100 тыс/мм3 или лейкоцитов больше 500/мм3 показана лапаротомия; если эритроцитов 50 - 100 тыс/мм3 или лейкоцитов 100 - 500/мм3 – установить контрольный дренаж брюшной полости, процедуру повторить через 2-3 часа; при содержании эритроцитов менее 50 тыс/мм3 или лейкоцитов менее 100/мм3 - лапаротомия не показана. В сомнительных случаях устанавливали дренаж брюшной полости (рис. 2) для динамического контроля нарастания гемоперитонеума.
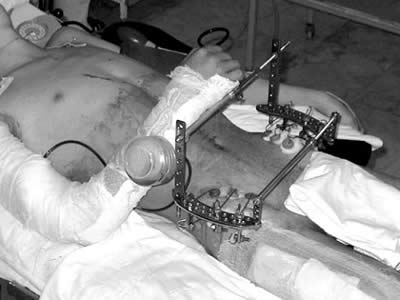
При этом мы неоднократно убеждались, что при наличии небольшого количества крови в брюшной полости (она может просачиваться в брюшную полость через поврежденную брюшину), но при отсутствии явных признаков вторичного перитонита и нарастания их, стабильном состоянии пострадавшего выполненные лапаротомии были напрасными и отягощали состояние пострадавшего. Интраоперационное решение о проведении ревизии ЗГ порой так же было затруднительным. Следует помнить о том, что при отказе от ревизии ЗГ могут быть оставлены без внимания повреждения лоханочной системы почки, ДПК и, следовательно, явиться причиной ухудшения состояния пострадавшего и летального исхода в посттравматическом периоде. Однако ревизию такой ЗГ необходимо выполнить только после коррекции поврежденных органов брюшной полости и ее санации. Это позволит уменьшить инфицированность собранной (при необходимости) для реинфузии крови из ЗГ. Считаем интраоперационную ревизию ЗГ обязательной, если она в проекции таких забрюшинно расположенных органов и образований, как ДПК, поджелудочная железа, почки, магистральные сосуды и др., даже если размеры ее относительно небольшие и не увеличиваются по ходу вмешательства. Это может быть связано с тампонадой раны сосуда сгустком крови. Так, при ревизии ЗГ у 47 пострадавших были выявлены повреждения поджелудочной железы. Ревизию ее осуществляли после рассечения желудочно-ободочной связки и вскрытия сальниковой сумки. При ревизии ЗГ нами так же были обнаружены 3 разрыва забрюшинных отделов ДПК. При этом показанием к ревизии и мобилизации ДПК по Кохеру кроме гематомы были пневматизация (крепитация) и пропитывание желчью забрюшинной клетчатки. Ревизия ЗГ позволила выявить повреждения почек у 162(20%) пострадавших. У 131 диагностированы ушибы органа, у 31 - разрывы почек. Из них с повреждениями сосудов почечной ножки - у 9, а размозжение почки - у 10 пострадавших. Причиной ЗГ у 7 пострадавших были повреждения прямой кишки связанные с переломами костей таза. Нами пролечено 229 пострадавших с тяжелой сочетанной травмой костей таза и живота. Клинически значимые забрюшинные и внутритазовые гематомы, сопровождавшиеся геморрагическим шоком III–IV класса наблюдалтсь нами в 34 случаях. Источником кровотечения при переломах костей таза (ПКТ) были, в основном, пресакральные, перивезикулярные венозные сплетения и поверхность переломов. У 3 пострадавших - внутренние подвздошные вены (в связи с неэффективностью гемостатических приемов была выполнена их перевязка). У 42 пострадавших травма костей таза сопровождалась повреждениями мочевого пузыря. Снижение кровопотери при ПКТ мы достигали с помощью эффекта тампонады костных структур (устранение смещения и компрессии костных структур, уменьшения внутритазового пространства). Стабилизацию тазового кольца достигали с помощью наложения ПШК, стягивающих ремней, аппаратов внешней фиксации костей таза (ЗЧКДО по Илизарову, стержневые и рамные конструкции) [2]. В лечении 16 пострадавших по неотложным показаниям выполнили первичный остеосинтез костей таза, который позволил произвести репозицию и стабильную фиксацию костных отломков при сложных переломах. Выполнение стабильного остеосинтеза в ранние сроки обеспечивало тампонадный эффект (рис. 3).
Прогноз при изолированных забрюшинных гематомах, не связанных с повреждением полых органов в большинстве случаев был благоприятным. В посттравматическом периоде мы отмечали, что с разрешением пареза желудочно-кишечного тракта нарастал эндотоксикоз, обусловленный всасыванием продуктов деградации излившейся в забрюшинное пространство крови. Клинически это выражалось появлением транзиторной желтухи, в тяжелых случаях - печеночно-почечной недостаточности. Выводы Интраоперационная ревизия забрюшинной гематомы должна быть обязательной, если она расположенна в проекции двенадцатиперстной кишки, поджелудочной железы, почек, магистральных сосудов. Клинически значимые забрюшинные и внутритазовые гематомы, сопровождавшиеся геморрагическим шоком III–IV класса, являются следствием перелома заднего полукольца таза. Снижение кровопотери при этом достигается с помощью эффекта тампонады костных структур (устранение смещения и компрессия костных структур, уменьшение внутритазового пространства) по неотложным показаниям. Литература
|