British Journal of Anaesthesia 83 (1): 16–28 (1999)
Preoperative preparation and premedication
C. J. Cote
Department of Pediatric Anesthesiology,
Children s Memorial Hospital and Northwestern University Medical School,
2300 Children’s Plaza, Chicago, IL 60614, USA
Предоперационная подготовка и премедикация
Подготовка педиатрического пациента к операции может быть сложным процессом из-за многих индивидуальных особенностей.4, 36, 38 Подготовка начинается прежде, чем пациенты у видят анестезиолога, потому что они будут узнавать об опасностях операции от хирурга. Коллеги – хирурги и вспомогательный персонал могут помочь в уменьшении страха родителей, гарантируя их, что их ребенок получит лучшее из возможных анестезиологическое пособие. Анестезиолог может в первый раз встретиться с ребенком при дооперационном осмотре за неделю или две перед плановой операцией или утром в день операции . Во все большем количестве стран, пытающихся уменьшить затраты здравоохранения может отводиться только несколько минут, чтобы взять интервью и оценить семью и ребенка. Было продемонстрировано значение использования дооперационных обходов госпиталя, образовательных видео и брошюр в уменьшении беспокойства пациентов и их матерей . 54 Ознакомительные обходы производят особое впечатление на детей старше 6 лет.51 Особенно беспокоятся родители детей младше 1 г. впервые подвергающиеся операции. 66
В США приблизительно 80 % педиатрических хирургических операций выполнены на амбулаторной базе или на обычной базе в режиме ‘хирургии одного дня'. Хотя данный подход эффективен в плане затрат, этот сокращенный процесс ограничивает время, в течение которого анестезиолог должен оценить ребенка. Скрининговые клиники помогают в подготовке оценки основных медицинских условий (эпилептиформные расстройства, астма, диабет, серьезные кардиологические, легочные, почечные, печеночные, неврологические, метаболические или гематопоэтические проблемы). Дооперационное общение по телефону имеет большое значение в помощи установлению, страдает ли ребенок от острой инфекции верхних дыхательных путей (URTI), которая гарантирует отсрочку рекомендованной процедуры.91 Отмена вследствие URTI вызывает экономические потери из-за необходимости перерыва в работе родителей, их приходится вызывать к ребенку больницу только для того, чтобы узнать, что операция отменена. Телефонный звонок на день раньше позволяет избежать этой проблемы.
Опрос до анестезии
Важно понять, что все члены семьи переносят анестезию и хирургическую операцию, в том смысле, что чувство страха родителей будет передано ребенку. Дети, которые видят расстроенных родителей, станут расстроенными, потому что они понимают, что нечто 'ужасное' должно случиться с ними. Поэтому, для анестезиолога важно подойти к этой задаче в очень открытом образе и гарантировать ощущение ребенка, что он - центр внимания. Один из самых важных факторов в уменьшении беспокойства ребенка – направление центра внимания на него. Я полагаю, что для анестезиолога важно сказать «привет» сначала ребенку, а не родителям. Это означает, что ребенок немедленно получает сообщение о том, что он самый важный, более важный, чем его родители.
Я вообще представляюсь как «доктор Чарли» и спрашиваю ребенка, знает ли он, кто такой анестезиолог? После этого я объясняю ему, что «анестезиолог - добрый доктор, который даст тебе немного лекарства, вдыхаемого или внутривенного чтобы «спать» во время операции». Я объясняю, что сон вызванный анестезией отличается от сна дома. «Дома, если я буду трясти тебя, то ты проснешься. В операционной, независимо от того, что мы делаем с тобой, ты ничего не будешь чувствовать, что-нибудь помнить или просыпаться во время операции. В конце я прекращу введение лекарства, ты будешь дышать и проснешься, и затем ты вернешься к своим родителям».
Дети испытывают те же самые страхи, как и взрослые; просто они неспособны их также ясно формулировать. Жизненно важным является необходимость объяснять вещи в образах, которые могут понять дети. Если используются такие фразы, как «ты будешь спать», важно, чтобы ребенок точно понимал, что это означает и он не путает это с тем, что случилось с его домашним животным, к которому был вызван ветеринар и которое никогда не просыпалось, потому что это было «оно заснуло».
Анестезиолог должен просмотреть медицинские карты пациентов прежде, чем говорить с семейством, чтобы иметь элементарные знания о медицинском и хирургическом прошлом ребенка. В частности, важно искать предшествующую реакцию пациента на премедикацию, трудности с в/в доступом, трудности с интубацией или проблемы с д ыхательными путями. После назначения к ребенку, анестезиолог должен получить историю болезни. Во время разговора с родителями, могут быть разъяснены дальнейшие беспокоящие проблемы, такие, как необходимость премедикации, анамнез послеоперационной рвоты или других проблем, связанных с анестезией. В течение этого периода анестезиолог знакомится с реакциями ребенка на него, его родителей и на больничную обстановку, и решает, требует ли ребенок премедикации.
Врачебный осмотр педиатрического пациента - осмотр «благоприятных возможностей». Если ребенок счастлив и не кричит, это время для аускультации сердца и легких и мягкой пальпации брюшной полости. Если ребенок кричит, то это момент, чтобы исследовать ротоглотку ребенка, в частности на предмет шатающихся зубов, больших миндалин или аномальной формы ротоглотки и нижней челюсти.
Анестезиолог должен также определить, будет ли выгодным сопровождение ребенка родителем в операционную во время индукции. В эти дни повышенная информированность родителей, присутствующих на индукции, может в некоторых случаях оказать равную поддержку родителям и ребенку.44 Географические различия в практике варьируют.49, 77 Для некоторых детей, наличие родителей полностью избавляет от необходимости премедикации; некоторые родители расстроены этим процессом.45,116 Я нахожу парентеральное назначение препаратов очень полезным, и большинство родителей благодарно за позволение находиться с ребенком во время индукции.44, 103 Если один из родителей должен присутствовать во время индукции, жизненно важной является подготовка родителей к тому, что они будут наблюдать, чтобы они были менее напуганы. Я вообще выполняю четыре пункта:
- « Поскольку Ваш ребенок засыпает, его/ее ушки могут скручиваться. Это случается с нами всеми, когда мы засыпаем, но мы этого не видим. Это - нормально, поэтому я не хочу, чтобы Вы были напуганы этим».
- « Ваш ребенок может производить горлом некоторые шумы, поскольку он/она заснул; это - нормально, поэтому я не хочу, чтобы Вы волновались об этом, если Вы это услышите».
- « Поскольку Ваш ребенок засыпает, вдыхая медикаменты, он/она может двигать руками, ногами или головой из стороны в сторону; он/она может также попытаться сесть или озираться вокруг. Это называют возбуждением и указывает, что фактически Ваш ребенок успешно засыпает. Даже при том, что Ваш ребенок может казаться бодрствующим, он про это ничего не вспомнит».
- «Если случится что-то непредвиденное, мы попросим, чтобы Вы оставили помещение и мы будем говорить с Вами после решения проблемы».
Если я планирую снотворную индукцию в анестезию гипнотиками, я объясняю далее одному из родителей, что я буду рассказывать их ребенку историю и попрошу, чтобы он меня не прерывал, потому что она спланирована так, чтобы отвлечь ребенка. Назначение премедикации и разрешения родителям сопровождать ребенка в операционную является другим методом выбора. Одно исследование показало эффективность премедикации в комбинации с присутствием родителей во время индукции.33
В это время должен быть предусмотрен путь введения лекарственного препарата , если анестезиолог решил, что пациент требует премедикации, (то есть пероральный, внутривенный, внутримышечный, ректальный, интраназальный или сублингвальный). Выбор лекарственного препарата и пути введения – определяется лучше всего собственным опытом. В Северной Америке самая распространенная премедикация - пероральный мидазолам, применяемый за 10-30 минут до запланированной индукции.50
Анестезиолог должен описать членам семьи методы лечения послеоперационной боли: каудальная анестезия методом однократной инъекции или продленная каудальная анестезия, использование в/в опиоидов, ректально применяемые аналгетики средства и/или контролируемая пациентом аналгезия. Если ребенку требуется интенсивная терапия и/или дополнительный контроль после операции кроме рутинного, это должно быть обсуждено. В это же время членам семьи описать такие вопросы, как установка магистральной линии, центральной венозной линии, введение мочевого катетера, назогастрального зонда, необходимость послеоперационной интубации и вентиляции, и т.д. Если у ребенка в анамнезе есть морская болезнь или рвота после анестезии, родители/ребенок должны получить гарантии, что будет проводиться лечение, чтобы заблокировать эти реакции, но что 100%-ая эффективность лечения не может быть гарантирована. Если в палате послеоперационного пробуждения допускается присутствие родителей, им нужно сообщить, что их допустят к ребенку после того, как его состояние станет стабильным и активным.
В США часто существует некоторая путаница между понятиями «врач-анестезиолог» и «медсестра- анестезист». Я полагаю, что для анестезиологов очень важно подчеркнуть правильно нашу роль как врачей; точно так же, как хирург ответственен за операцию, мы ответственны за безопасность их ребенка, и мы позволяем хирургам выполнить операцию. Я подчеркиваю, что моя исключительная ответственность в качестве главы команды, проводящей анестезию, состоит в том, чтобы обеспечить хорошее наблюдение за ребенком, чтобы ребенок находился в безопасности и не чувствовал боли в течение и после операции. Я описываю каждый монитор, к которому ребенок будет подключен, и его функции. Если ребенок достаточно большой и изучал углекислый газ в школе, я объясняю ему о мониторировании углекислого газа. В операционной я показываю ему форму волны капнографа, когда он дышит через маску. Иногда я объясняю, как функционирует пульсоксиметр. Семья и ребенок еще больше понимают, что обеспечивается особое специальное наблюдение, чтобы гарантировать безопасность ребенку, уменьшается беспокойство, которое они испытывают. Это, в свою очередь, уменьшит страх ребенка.
Непосредственно перед тем, как закончить дооперационный осмотр и опрос ребенка, я гарантирую ему еще раз, что он ничего не будет чувствовать, он ничего не будет помнить, он не проснется во время операции, но он проснется в конце операции и вернется к родителям.
Ограничение приема пищи
Адекватное ограничение пищи перед индукцией анестезии - другая важная проблема в подготовке педиатрического пациента.17 К счастью, несколько исследований подтвердили, что прозрачная жидкость быстро эвакуируется из желудка (рис. 1).48
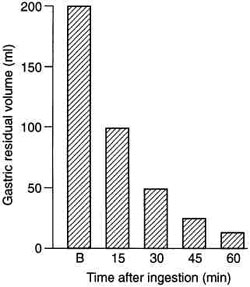 |
| Рис. 1 Опорожнение желудка от физиологического раствора (прозрачная жидкость) у нормальных здоровых взрослых. Отмечено, что период полувыведения распада прозрачной жидкости составляет приблизительно 15 мин. B = Baseline . (Данные от Охоты и MacDonald.48) |
Остаточный желудочный объем у детей, которые не были ограничены в приеме прозрачных напитков вплоть до 2 часов до начала индукции не будет отличаться или сможет даже быть меньшим, чем у детей, которые ничего не получали накануне вечером. Поэтому, нет никакой необходимости в длительном ограничении пищи в обязательном порядке перед хирургическими операциями у педиатрических пациентов. В результате этих исследований большинство педиатрических учреждений изменило период ограничения приема прозрачных напитков. Однако, еще существуют некоторые противоречия относительно приема грудного молока, молока, молочной смеси или твёрдой пищи детьми младше 6 месяцев. Причина для противоречий относительно грудного молока - то, что его состав зависит от времени дня и диеты матери ; чем больше мать принимает пищи, тем больше жирность грудного молока и поэтому медленнее переваривание пищи.81 По крайней мере одно исследование продемонстрировало, что повреждение легких , вызванное грудным молоком аналогично повреждению, вызванному молочной смесью. 83 Вообще, для младенцев младше 6 месяцев, я прошу 4 часового ограничения в приеме молочной пищи, молока, молочной смеси и твердой пищи, но только 2 часового ограничения в приеме прозрачных (то есть яблочного сока или сладкой воды). Для детей старше 6 месяцев я прошу ограничения в приеме молока, молочной смеси, молочной или твердой пищи в течении 6 часов, но ребенок может принимать прозрачную жидкость до 3 часов перед операцией (Таблица 1).
Таблица 1 Ограничение пищи (NPO),
руководящие принципы для детей и взрослых
| Возраст | Время ограничения в пище (час) | |
| Твердая пища | Прозрачная жидкость | |
| < 6 месяцев | 4 | 2 |
| 6-36 месяцев | 6 | 3 |
| >36 месяцев | 8 | 4 |
В действительности, я чувствую комфорт по истечении 2 часов; однако, рекомендуя 3-часовое воздержание от приема пищи, при возникновении изменении в хирургическом плане, остальная часть плана не должна быть отсрочена, поскольку последующий случай может быть сдвинут на 1 час. Некоторые врачи считают, что дети старше 3 лет требуют более длинного периода ограничения пищи; это - 8 часов ограничения в приеме молочной и твердой и 3-часового ограничения для прозрачных напитков. Этот либеральный быстрый план позволяет проводить индукцию анестезии детям, которые не являются гиповолемичными из-за чрезмерного периода ограничения в приеме пищи.17 Более либеральное отношение к пероральному приему жидкости, также, вероятно, снижает частоту возникновения дооперационной гипогликемии и гипотензии после ингаляционной индукции анестезии, хотя это не было адекватно изучено. Конечно повысилась удовлетворенность родителей и пациентов.
Лабораторные исследования
В Северной Америке произошло драматическое изменение требований критериев дооперационных скриннинговых тестов.90,91,101 Это - результат усилий по снижению стоимости и исследований, которые продемонстрировали, что издержки не обосновывают незначительную прибыль. В прошлом эта программа требовала дооперационного исследования гемоглобина и анализа мочи всем детям, подвергающимся операциям. Из-за появления иной медицинской информации, которая была направлена против стоимости выполнения этих критериев в дополнение к дискомфорту ребенка, для большинства операций не требуется скриннинговое определение гемоглобина всем подряд. Очень редко требуется анализ мочи. Однако, если что-нибудь в анамнезе ребенка позволяет предположить возможность анемии или проблем с мочевыводящими путями, то оба эти критерия должны быть выполнены. Есть некоторые исключения: это дети в возрасте 6 месяцев и младше, у которых ожидаема физиологическая анемия небольшой степени. В этой группе должна быть определена концентрация гемоглобина так, чтобы анестезиолог и хирург знали базовое значение. Если ребенок недоношенный, этот анализ имеет еще большее значение из-за очевидной зависимости между анемией (гематокрит <30 %) и более высокой частотой остановки дыхания, даже спустя некоторое время после родов (до 60 недель постконцептуального возраст).19,128 Детям с известной или подозреваемой алиментарной анемией, почечной недостаточностью или клинически значимым сердечным или легочным заболеванием также будет полезно дооперационное обследование.
Дети, у которых существует вероятность серповидноклеточной анемии или другой гемоглобинопатии также должны быть обследованы. Эти пациенты должны подвергнуться по крайней мере осмотру мазка крови, если они не были обследованы ранее.96,110 Если скриннинговый мазок положительный, а операция плановая, ребенку должен быть проведен электрофорез гемоглобина, чтобы определить точную патологию, и, при необходимости, консультация гематолога. Если результаты предыдущего теста известны, нет необходимости в повторении исследования.
Если во время операции ожидается значительная кровопотеря, ребенку нужно определить группу и провести тесты на совместимость, в этих случаях разумно определять гемоглобин во время операции.110 В некоторых учреждениях, это производится в день операции; кровь можно послать на определение во время введения в/в катетера после индукции анестезии. Однако, если у ребенку ранее производились трансфузии, это может быть не выполнимым, поскольку существует высокая вероятность встретить трудности при проверке совместимости крови донора и реципиента.
Назначение анестезии и согласие на основе полной информированности
Как только была получена история болезни пациента, выполнен физикальный осмотр, в особенности направленный на оценку дыхательных путей, предыдущих записей врачей и случаев анестезий и ребенок был оценен с медицинской точки зрения, анестезиолог может назначить индивидуальную анестезию для пациента. Я подчеркиваю семье, что я - врач, и я фактически выписываю «их ребенку рецепт на анестезию». Так же, как педиатр или терапевт выписали бы рецепт на антибиотик, чтобы лечить фарингит, я выписываю рецепт на анестезию их ребенку.
В это время определяется потребность в премедикации и типе индукции (ингаляционная, в/в, в/м), наиболее подходящие этому специфическому пациенту. Я объясняю родителям (и ребенку, если он достаточно взрослый), что мои анестезиологические назначения определяются безопасностью ребенка и потребностями хирурга, и подчеркиваю, что мой выбор препаратов - вдумчивый выбор, основанный на этих данных. Если родители спрашивают о рисках анестезии, правильнее будет вместо детализированного описания осложненного течения и летальности, объяснить, что риск анестезии напрямую связан с исходным состоянием пациента. Я говорю им: «Если есть проблемы с сердцем, легкими, печенью, почками, кровью пациента или какая-либо врожденная медицинская патология, риск анестезии может быть повышен. Для Вашего ребенка проблемой является « X , Y , Z »» . Я объясняю к ним, как задачи « X , Y , Z » (например астма, серьезные заболевания или анемия) могут влиять на мой выбор анестетиков и увеличить риск анестезии. Тогда я говорю им: «Тот факт, что я знаю об этой (этих) медицинской проблеме (проблемах) загодя, делает легче мою работу и повышает безопасность Вашего ребенка, потому что я могу изменить свои анестезиологические назначения согласно потребностям Вашего ребенка». Если они хотят дальнейшей детализации, я объясняю, что риск смерти от анестезии для здорового ребенка приблизительно 1:200 000-400 000 анестезий, но эти цифры значительно изменяются в сторону увеличения при различной врожденной патологии. 26 Я считаю, что большинство родителей удовлетворяется данной общей информацией и, обычно, не просит детализации о частоте возникновения анестезиологических осложнений. Некоторые исследования доказали, что родители желают знать эти детали, но я предпочитаю не останавливаться на них, если об этом не спрашивают.52,120 В есь этот процесс - часть информированного согласия.120 Некоторые родители очень доверчивы и полностью полагаются на работников здравоохранения, в то время как другие менее доверчивы и запрашивают больше информации, чтобы компетентно оценить анезиологическо-хирургическую квалификацию. Именно мое убеждение, что большее количество информации, данной родителям, об используемом мониторинге вместе с гарантией, что их ребенку будет комфортно и не будет больно и что моя единственная ответственность состоит в том, чтобы заботиться об их ребенке, приводит к меньшему беспокойству родителей.
Я, как правило, заканчиваю свой дооперационный осмотр и процесс получения согласия следующими замечаниями: «Это все, что я собираюсь сделать, чтобы тщательно заботиться о Вашем ребенке сегодня. Я собираюсь установить стетоскоп на грудной клетке Вашего ребенка, таким образом я могу непрерывно слушать его дыхание и сердцебиение. Я собираюсь приклеить небольшие липкие подушки на плечи и бок, таким образом я могу наблюдать частоту сердцебиений на мониторе (ЭКГ). Я собираюсь измерить кровяное давление так же, как мы делаем у взрослых. Я собираюсь временно надеть небольшое устройство на палец, которое позволит мне знать количество кислорода в крови во время анестезии и в периоде восстановления. Я собираюсь измерять кислород, входящий в мой аппарат, чтобы знать, что кислорода достаточно. Я также буду измерять углекислый газ, выдыхаемый Вашим ребенком, чтобы точно знать, что постоянно происходит с дыханием. Я также собираюсь измерять концентрацию наркозных газов, которые вдыхает Ваш ребенок. Это будет гарантировать, что Ваш ребенок получает достаточное количество кислорода и анестетиков. После того, как Ваш ребенок заснет, я установлю в/в катетер в руку или ногу, чтобы у меня была возможность введения любых препаратов, которые могут быть необходимы, а также восполнения жидкости, теряемой во время операции. После того, как Ваш ребенок заснет, я введу специальную трубку в дыхательное горло, чтобы гарантировать, что не будет затруднений с получением кислорода. Трубка будет удалена прежде, чем Ваш ребенок проснется, но у него или ее могут сохраняться боль в горле или осиплость голоса некоторое время после анестезии».
Если у ребенка в анамнезе был круп, я сообщаю родителям, что при пробуждении существует потенциальная опасность развития крупа, вызванного дыхательной трубкой. Тогда я заканчиваю получение согласия на основе полной информации следующим: «Таким образом, я напоминаю Вам, что всегда существует риск при анестезии, операции, получении любого лечения или даже переходе улицы. По этой причине, мы будем тщательно наблюдать за Вашим ребенком, используя все мониторами, которые я описал так, чтобы, если что-то случится, мы диагностировали проблему и начали лечить ее сразу же. У нас большой опыт лечения детей, и мы обеспечим для Вашего ребенка лучшее и самую безопасное из возможных лечение».
Премедикация: лекарственные препараты и пути введения
В общем, почти каждый режим премедикации успешен у 80 % и терпит неудачу приблизительно у 20 % педиатрических пациентов. Однако, есть некоторые категории препаратов, которые опробованы и лучше переносились педиатрическими пациентами. Педиатрические анестезиологи были новаторами в путях введения лекарственных средств (Таблица 2).
Таблица 2. Режимы дозирования препаратов,
используемых для седации – премедикации в педиатрии.
| Препарат | Путь введения | Доза ( мг кг –1 ) |
| Бензодиазепины | ||
| Диазепам | Орально | 0.1–0.3 |
|
В/в | 0.1–0.3 |
|
В/м | ( не рекомендуется ) |
|
Ректально | 0.2–0.3 |
| Мидазолам | Орально | 0.25–0.75 |
|
В/в | 0.05–0.15 |
|
В/м | 0.05–0.15 |
|
Ректально | 0.5–1.0 |
|
Назально | 0.2–0.3 ( не рекомендуется ) |
|
Сублингвально | 0.2–0.3 |
| Опиоиды |
|
|
| Морфин | Орально | 0.2–0.5 |
|
В/в | 0.05–0.2 |
|
В/м | 0.1–0.2 |
|
Ректально | ( не рекомендуется ) |
| Меперидин | Орально | 1–2 |
|
В/в | 0.5–2.0 |
|
В/м | 1–2 |
|
Ректально | ( не рекомендуется ) |
| Фентанил | Орально | 0.005–0.015 (5–15 мг ) |
|
В/в | 0.001–0.003 (1–3 мг кг –1 с увеличением до 0.25–0.5 мг кг –1 ) |
| Кетамин | Орально | 4–6 |
|
В/в | 0.5–2.0 |
|
В/м | 1–2 (5–10 для кардиологической хирургии) |
|
Ректально | 3–10 |
|
Назально | 4–6 |
Орально-желудочный/сублингвальный/ орально-трансмукозальный
Оральный мидазолам и оральный кетамин получили широко распространение при использовании как препараты для премедикации у детей. 3,6,13,21,41,63,65,67,73,78,89,106,122
Обычно используемая доза орального мидазолама составляет 0.5-0.75 мг кг-1 при максимальной дозе 15-20 мг. Эта доза позволяет получить удовлетворительно седатированного ребенка приблизительно через 10-15 минут, с пиковым эффектом приблизительно через 20-30 минут, с минимальной задержкой восстановления даже при кратковременных процедурах. Важно принять во внимание, что препараты, ингибирующие изоферменты цитохрома p3A , такие как эритромицин, дилтиазем, верапамил, итраконазол, ранитидин, циметидин и виноградный сок, могут заметно изменить метаболизм препарата и в результате привести к длительному седативному эффекту, который будет выше соответствующей плазменной концентрации мидазолама.85 Пациенты, получающие эти лекарства должны получать более низкую дозу орального мидазолама; другие препараты, не участвующие в ингибировании ферментов или получить лекарственное средство в/в или в/м. Главный недостаток орального мидазолама – горький вкус. Использовалось несколько приемов для маскировки горького вкуса, таких как комбинация мидазолама с малиновым или шоколадным сиропом, параоксиацетанилидом или другими добавками. Эта потребность возникла в связи с отсутствием коммерческих форм; однако, коммерческая форма должна быть доступной со следующего года. Мультицентровое исследование, сравнивающее три дозы мидазолама (0.25, 0.5 и 1.0 мг кг-1 до 20 мг), нашло, что все три дозы были эффективны для седативного и анксиолитического эффекта, но что более быстрое начало развивалось при применении доз 0.5 и 1.0 мг кг-1.111 Интересная часть этого исследования - то, что доза в 0.25 мг кг-1 имела равную эффективность с более высокими дозами при изучении почти 400 пациентов.
Пероральный кетамин 3-10 мг кг-1 в сопровождении 0.02-0.04 мг кг-1 атропина также успешно использовался как препарат для премедикации у детей, результат наблюдался у спокойного ребенка в пределах 10-15 минут после введения.3,13,41,65,106,122 Не известно, встречаются ли сновидения при пероральном применении кетамина. Хотя большие дозы приводят к успеху чаще, частота развития неблагоприятных явлений, таких как рвота, также возрастает.106 Некоторые врачи комбинируют п ероральный кетамин в дозе 3-6 мг кг-1 с пероральным мидазоламом в дозе 0.25-0.5 мг кг-1 с целью обеспечения более глубокой глубины седативного эффекта. Важно включать антисаливационные препараты (0.02 мг кг-1 атропина) при применении кетамина, чтобы снизить потенциальную опасность развития ларингоспазма, вызванного повышенной секрецией.34
По другой методике, мидазолам для в/в введения, применяется сублингвально.55 Слизистая оболочка ротовой полости имеет большую абсорбирующую сосудистую поверхность, которая сопровождается быстрым поглощением препарата, сопоставимым по скорости с таковым при интраназальном введении препарата. Интересно, что частота различных расстройств у детей намного ниже при сублингвальном применении препаратов по сравнению с интраназальным.
Трансмукозальный цитрат фентанила для перорального применения (то есть фентанил Oralet ), обеспечивает единственную возможность назначения препарата с использованием хорошей абсорбции со слизистой оболочки полости рта.25,28,31,35,75 Oralet - первый опиоид, одобренный Управлением по контролю за продуктами и лекарствами (FDA) для премедикации у детей; это - скорее ирония, т. к. неизвестно, сколько миллионов детей получило премедикацию опиоидами перед операцией.16 К сожалению, большинство фармацевтических компаний не поддержало педиатрическое изучение и не выполнило исследований, которые позволили бы получить одобрение их препаратов FDA.18 Фентанил Oralet был первым препаратом, с использованием которого были выполнены адекватные педиатрические исследования и, соответственно, первым одобренным для применения в педиатрической практике. При доклинических исследованиях отмечались высокая частота кислородной десатурации и рвоты перед индукцией анестезии. Однако, некоторые из этих случаев частично были связаны с высотой над уровнем моря, на которой проводились исследования. У детей была отмечена начальная низкая сатурация, потому что анестезия проводилась в городах, расположенных высоко над уровнем моря, и, следовательно, некоторые базовые показатели сатурации у детей составляли менее 100 %. Кроме того, из-за особенностей исследования дети длительно наблюдались перед индукцией анестезии не в функционирующей операционной. В исследовании Dsida с коллегами, была отмечена низкая частота развития тошноты и не было отмечено никакого клинически значимого снижения сатурации, ребенок был переведен в операционную в течение 10 минут после приема Oralet.25 Это позволяет получить желаемый эффект от приема препарата и избежать чрезмерного промежутка времени для развития неблагоприятных эффектов опиоидов. Фентанил Oralet , применяемый таким образом, обеспечивает продолжающееся всасывание после приема и во время начальной стадии анестезии и длинный медленный подъем его концентрации в крови, что обеспечивает аналгезию в послеоперационном периоде (рис. 2).25
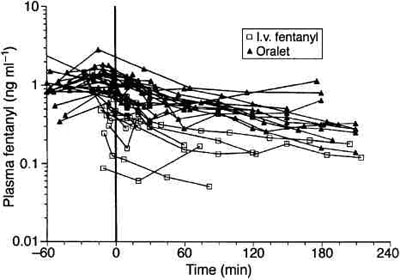 |
| Рис. 2 Плазменные концентрации фентанила относительно времени у каждого пациента после назначения в/в фентанила или Oralet. Время 0 = перевод в послеоперационную палату. Отмечены устойчивые концентрации в крови пациентов, получавших Oralet. (Воспроизведено с разрешения Dsida и коллег25) |
Этот метод назначения опиоида с медленным увеличением концентрации в крови сопровождается намного более длинным подъемом, который весьма отличается от наблюдаемого при применении однократного болюса. Это относительно медленное всасывание теоретически должно позволить избежать возможности развития ригидности грудной клетки или голосовой щели, потому что скорость увеличения концентрации фентанила в крови постепенна; однако, у одного пациента, как сообщалось, развилось это осложнение во время индукции анестезии.28 Главное преимущество такого применения препарата – использование большой абсорбционной поверхности слизистой оболочки полости рта приемлемым и безопасным способом. Другие неопиоидные препараты изучаются с целью возможности применения подобным образом.
В/м
В ранние дни педиатрической анестезии было очень распространено использовать комбинации в/м опиоида и атропина или скополамина как премедикации, особенно среди детей, подвергающихся кардиологическим операциям. Использование этой комбинации резко уменьшилось. Однако, учащается использование низких доз кетамина на 3-4 мг кг-1 в/м в комбинации 0.02 мг кг-1 атропина и 0.05 мг кг-1 мидазолама.46,134 Эти комбинации особенно полезны для плачущих истеричных детей. Кетамин в больших дозах кг на 5-10 мг кг-1 обычно используется у детей, подвергающихся кардиологическим операциям.
0.5-0.15 мг кг-1 мидазолама в/м используется в нескольких учреждениях, когда требуется простой умеренный седативный и анксиолитический эффект. Введенный в/м мидазолам достигает своего пикового эффекта приблизительно через 10-15 минут после введения, но начало действия в пределах 1 мин. Вообще, эта доза делает ребенка спокойным, с готовностью уходящим от родителей. Недостатки вводимых в/м препаратов – болезненность при введении, что может угрожать ребенку, может сформироваться стерильный абсцесс и, зачастую, главной неприятностью, которую помнит ребенок, является «укол», который ему сделали. Поэтому, много учреждений прекратили в/м премедикацию, но они, действительно, могут применяться в отдельных популяциях.
Ректальный
Немного препаратов для премедикации может применяться ректально (тиопентал, метогекситал, мидазолам, кетамин). Метогекситал или тиопентал обычно применяются в дозах 25-30 мг кг-1.5,69 Ректальное введение барбитуратов короткого действия сопровождаются спящим пациентом через 9-11 минут приблизительно в 90 % случаев. Применяя метогекситал или тиопентал ректально, важно быть готовым к контролю за дыхательными путями, поскольку существует небольшой риск обструкции дыхательных путей и, в некоторой степени, депрессии дыхания.5,22 Существует также быть риск нераспознанной эпилепсии височной доли и у детей могут развиться судороги после назначения метогекситала ректально.99 П реимущество ректально введенных метогекситала и тиопентала, которые вообще находятся в резерве анестезиологов, работающих с «детьми в пеленках», состоит в том , что ребенок относительно глубоко седатирован в присутствии родителей и, таким образом, мы избегаем необходимости в сопровождении маленького ребенка в операционную одним из родителей. На практике, это является результатом назначением индукционной дозы барбитурата. Мои наблюдения нескольких тысяч назначений состоят в том, что ректально вводимые барбитураты безопасны в премедикация, но с условием немедленной доступности наличия мешка и маски для вентиляции.
Мидазолам также применялся ректально в дозе 0.5-1.0 мг кг-1. 32,62,73 Это сопровождается удовлетворительным уровнем седативно-анксиолитического эффекта приблизительно через 15-20 минут после введения. Однако, дети, как правило, не засыпали. Кетамин в дозе 3-10 мг кг-1 с 0.02 мг кг-1 атропина также применялся ректально. Некоторые исследователи защищают комбинацию мидазолама и кетамина.7 Добавление мидазолама к кетамину позволяет получить более глубоко седатировано-спящего пациента.
Главная опасность при ректальном введении препаратов - нерегулярная абсорбция, у некоторых детей очень быстрая всасываемость, у других она замедлена.16,115 Это - результат нескольких факторов, включающих в себя количество присутствующего фекального материала, применяемое лечения, удаление ребенком части лекарственного средства во время введения и места в прямой кишке, где применяется препарат.16 Дополнительный коэффициент - то, что небольшое количество препаратов подвергается раннему метаболизму после введения, если применяется высоко в прямой кишке, тогда как при применении препарата низко в прямой кишке этот эффект не возникает, потому что венозный отток различен у нижней и верхней геморроидальных вен.12,115 В общем, этот путь введения премедикации подходит для детей в пеленках, но не очень хорошо воспринимается более старшими пациентами.62
В/в
В/в индукция и премедикация очень популярны в некоторых странах, но не столь популярны в США, кроме в старших пациентов. В/в индукция используется у больных требующих быстрой последовательной индукции или пациентов с установленным в/в доступом. Желающие выполнить в/в индукцию достигают этого с использованием тиопентала или пропофола, применяя иглу небольшого размера в удобной вене, отвлекая ребенка. В США, если ребенок должен перенести в/в индукцию – премедикацию, обычно накладывается паста EMLA (эутектическая смесь местного анестетика).9,11,107 Паста EMLA должна быть наложена по крайней мере за 1 час перед запланированной операцией, чтобы гарантировать адекватную аналгезию. Возможно ее стоит применять более чем в одном месте потому, что если в/в катетеризация неудачна с одной стороны, то была возможность попытки в другом месте. EMLA должна применяться в области, на которой имеются крупные вены. Вместо применения на тыле кисти, возможно имеет смысл выбрать антекубитальную ямку. Если применялась паста EMLA , она должна быть предохранена защитной пленкой, чтобы ребенок не мог слизать ее или приложить к слизистой оболочке; сообщалось о метгемоглобинемии при быстрой абсорбции через слизистую оболочку.30 Одно исследование детей в возрасте 6-12 лет показало, что аналгезия закисью азота усиливается пастой EMLA .117 В Европе тетракаиновый гель, кажется, предлаполагает некоторые преимущества из-за более быстрого начала эффекта и меньшей токсичности, но эта смесь еще не доступна в США .61,80,102 Обе эти смеси полезны для подготовки детей к в/в индукции.
В/в кетамин может применяться в очень низких дозах для седативного эффекта (0.25-0.5 мг кг-1) перед индукцией анестезии; должны применяться атропин или другой препарат с антисаливационным эффектом, чтобы избежать чрезмерной секреции, которая может вызвать раздражение дыхательных путей. Низкие дозы мидазолама также могут применяться в/в для достижения седативно-анксиолитического эффекта. Как правило, 0.05-0.075 мг кг-1 делают ребенка счастливым. В/в мидазолам не эффективен для индукции; я применял 1.0 мг кг-1 не получая потери сознания.
Другая интересующая точка – фармакодинамическая разница между мидазоламом и диазепамом. Применение диазепама вообще уменьшилось из-за боли во время иньекции и длинного периода его полураспада; однако, из-за большей жирорастворимости диазепама по сравнению с мидозаламом, он достигает пикового эффекта ЦНС в три раза более быстро (рис. 3).10
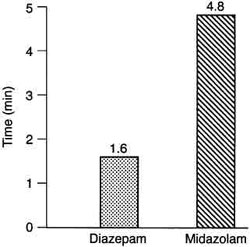 |
Рис 3 Пиковый ЭЭГ эффект у взрослых, получающих мидазолам или диазепам. Отметьте, что пиковый эффект ЭЭГ встречается в три раза быстрее при применении диазепама по сравнению с мидазоламом. Это происходит из-за более высокой жирорастворимости диазепама и более быстрого проникновения его в центральную нервную систему по сравнению с мидазоламом. Поэтому важно ждать 3-5 минут между возрастающими дозами мидазолама, чтобы избежать «поставленных друг на друга» доз. (Данные, реферированные из Buhrer с соавторами10) |
При использовании мидазолама для премедикации-седации-анксиолизиса важно выждать 3-5 минут между дозами, чтобы гарантировать пиковые эффекты ЦНС и избежать «поставленных друг на друга» доз и более глубокого седативного эффекта. Это особенно важно при комбинации мидазолама с опиоидами.
Н азальный
1-2 мг кг -1 суфентанила, 0.2-0.3 мг кг-1 мидазолама , 2-3 мг кг-1 кетамина и буторфанол успешно использовались для назальной премедикации.23,32,53,55,73,90,133 Проблема при применении суфентанила - низкая, но клинически значимая частота развития десатурации, хотя препарат хорошо переносится детьми.53,133 Напротив, мидазолам, хотя и эффективен при этом пути введения, причиняет значительный дискомфорт.53,55 Несколько исследований продемонстрировали высокую частоту развития плача и дискомфорта при назальном применении мидазолама по сравнению с тем же самым лекарственным средством, применяемым перорально, подязычно или ректально. Буторфанол, видимо, не связан с десатурацией, поскольку является – агонист-антагонистом опиоидов, но в настоящее время доступная информация о применении его в педиатрической практике ограничена.8
Важно опасаться, что препараты, применяемые через слизистую оболочку носа, могут попасть прямо в центральную нервную систему через пластину решетчатой кости при движении вдоль обонятельных нервов. Исследования мидазолама или суфентанила на нейротоксичность не выполнялись и я предостерегаю против этого пути введения маршрута назначения, пока не будет продемонстрировано отсутствие нейротоксичности.16 Была продемонстрирована нейротоксичность мидазолама при применении его непосредственно в нервном сплетении71; однако, неясно мидазолам или его консервант являются нейротоксичными. Поскольку была продемонстрирована нейротоксичность консерванта кетамина, но непосредственно кетамин не является нейротоксичным, будет приемлемо применение этим путем кетамина без консервантов.72 Кажется, что буторфанол безопасен при введении таким путем , но требуются дальнейшие исследования.

