| 27 декабря 1790 г. |
|
27 декабря 1790 г. В этот день родился британский акушер и хирург Джеймс Бланделл (James Blundell, 1790–1878). Он вошел в историю медицины критических состояний как врач, впервые выполнивший успешную трансфузию крови по схеме «от человека к человеку». Джеймс Бланделл и его вклад в развитие гемотрансфузии Медицинская деятельность Джеймса Бланделла Эдинбургский след в истории гемотрансфузии Предшественники Джона Ликокка и Джеймса Бланделла Эксперименты Джеймса Бланделла Последние годы жизни Джеймса Бланделла Медицинская деятельность Джеймса Бланделла Британский акушер и хирург Джеймс Бланделл (James Blundell, 1790–1878) вошел в историю медицины критических состояний как врач, впервые выполнивший успешную трансфузию крови по схеме «от человека к человеку». Он родился 27 декабря 1790 г. (19 января 1791 г.) в Лондоне в семье Мейджера Бланделла и Сары Энн Хайтон. Отец Джеймса был владельцем лондонской компании, занимавшейся поставками сукна и драпировочных тканей, и происходил из семьи ланкширских землевладельцев. Благодаря хорошему достатку и финансовому положению семьи, Джеймсу Бланделлу посчастливилось получить превосходное классическое образование. При этом следует отметить, что он никогда не посещал школы, и его обучением занимались специально нанятые гувернеры и преподаватели. Одним из его учителей был преподобный Томас Томасон. Уже с детских лет Джеймс Бланделл твердо знал, что его жизнь будет посвящена медицине. Такому выбору профессии во многом способствовал пример дяди по матери, доктора Джона Хайтона. Под руководством дяди Джеймс Бланделл начал осваивать азы медицины в одной из лондонских клиник (United Southwark Hospital). Анатомию и хирургию Джеймсу преподавал известный британский хирург сэр Эстли Пастон Купер (Astley Paston Cooper, 1768–1841), а сам дядя обучал своего племянника основам акушерства. Затем медицинское образование Джеймса Бланделла было продолжено на медицинском факультете Эдинбургского университета. Весьма любопытным является факт того, что дипломная работа, благодаря которой Джеймс Бланделл в 1813 г. получил степень доктора медицины, была посвящена изучению влияния музыки на здоровье [1] . Год спустя Бланделл вернулся в Лондон и начал преподавательскую деятельность в знаменитой медицинской школе при Гай-госпитале (Guy's Hospital). Поначалу ему было доверено лишь только чтение лекций по некоторым темам из курса акушерства и выполнение обязанностей ассистента профессора физиологии. Поскольку профессором физиологии в школе был именно Джон Хайтон, то и его племянник через некоторое время тоже начал читать лекции по этой дисциплине, постепенно расширяя тематику своих лекций. В 1818 г. Джеймс Бланделл стал лиценциатом Королевской коллегии врачей (LRCP – Licentiate of Royal College of Physicians), что уже давало ему полное право на лекторскую и преподавательскую деятельность. Кстати говоря, в те времена такую лицензию имели лишь представители британской медицинской элиты. В 1823 г. после смерти дяди Джеймс Бланделл сам стал читать полный курс лекций. Как лектор он сумел привлечь в свои акушерские классы значительно большее количество слушателей и публики со всего Лондона, чем раньше это удавалось его дяде. Лекции Бланделла были даже опубликованы в журнале Lancet, не смотря на начавшиеся по данному поводу разногласия между редактором журнала и сэром Эстли Купером, самым известным и авторитетным хирургом в Гай-госпитале. Бланделл также был против этой публикации. Возможно, он не хотел излишне раздражать Эстли Купера, поскольку его отношения с руководством медицинской школы, к сожалению, и так не очень складывались, и п озднее, в 1834 г., он сам ушел с преподавательской работы. Поводом для прошения об отставке Бланделлу послужило несогласованное с ним, профессором акушерства, назначение нового ассистента для чтения акушерских лекций. Лекции Джеймса Бланделла, опубликованные в журнале Lancet, стали основой для учебника «Принципы и практика акушерства» (The Principles and Practice of Obstetricy), изданного в 1834 г. Это руководство практически сразу же после издания вошло в ряд британских акушерских монографий, признанных соотечественниками Бланделла как классические труды по акушерству [2] .
В книге Бланделла в полной мере проявилась широта медицинских знаний автора. Он не только систематизировал акушерские знания своего времени, но и смог предсказать многие последующие открытия в акушерстве, гинекологии и абдоминальной хирургии. Следует также отметить, что медицинская эрудиция Джеймса Бланделла была основана не только на полученном им хорошем классическом образовании, но и на результатах собственных многочисленных опытов и клинических экспериментов. Коллеги часто критиковали Джеймса Бланделла за его приверженность к проведению экспериментов по абдоминальной хирургии на животных, называя эти опыты неоправданной жестокостью. В ответ на критику Бланделл отвечал: «Ежедневно и ежечасно животные испытывают боль, чтобы способствовать поддержке жизни или даже удовольствию человека, и стоит ли тогда презрительно осуждать то, что делается во имя получения знаний по физиологии и медицине?» [3] . Иногда он отвечал и в саркастическом тоне: «Ну, что же, бейте джентльмена, но выслушайте! ...Кого бы Вы предпочли принести в жертву, Ваших женщин, или Ваших кошек?» [4] . Благодаря проведенным на животных экспериментам Бланделл показал, что некоторые органы не могут быть удалены без фатальных последствий. Кроме того, он стал одним из первых британских хирургов, успешно выполнивших влагалищную гистерэктомию по поводу рака шейки матки [3] , и первым выполнил перевязку маточных труб [2] . В этой же книге Джеймс Бланделл также дал и несколько разумных советов по оживлению новорожденных, в частности, он призывал акушеров не сдаваться слишком рано в случаях возникновения асфиксии плода: «Никогда поспешно не отчаивайтесь в методах ресусцитации. Многие плоды лежат в стороне как мертвые, однако при упорном использовании мер оживления они могли бы быть спасены... бутон жизни может казаться опустошенным, угасшим, и даже мертвым – когда совсем неожиданно природа приходит из своей глубины и скрытых уголков и возвращает больного эмбриона к энергичной жизни». Относительно проведения процедуры искусственного дыхания Бланделл рекомендовал своим коллегам следующее: «Единственно возможный способ эффективного выполнения этой процедуры – выполнить ее с применением маленького инструмента, трахеальной трубки, которую, я думаю, каждый акушер должен носить с собой на роды». Бланделл описал предложенный им метод следующим образом: «Я ввожу указательный палец левой руки до корня языка и голосовой щели, и, удерживая трубку правой рукой, скольжу ей вдоль по поверхности пальца, используя его как проводник. Достигнув трубкой голосовой щели, я провожу ее туда одновременно с извлечением из входа в щель кончика пальца. Затем прощупываю переднюю поверхность шеи, проверяя, находится ли инструмент в трахее, или он прошел в пищевод. Поступив подобным образом, вы можете взять ребенка в руки, и производить вдохи из своих легких в легкие плода, оказывая давление руками на грудную клетку и на живот. Давление на живот необходимо, чтобы подталкивать вверх диафрагму. Выполнив искусственное дыхание таким способом, вы сможете добиться большего успеха. …20, или 30 вдохов должно быть проведено за минуту, ибо новорожденный ребенок дышит гораздо чаще, чем взрослый». Таким образом, Джеймса Бланделла на полном основании можно отнести к основоположникам реаниматологии, однако в истории медицины критических состояний его имя чаще всего упоминается только в связи с первой официально документированной успешной трансфузии крови по схеме «от человека к человеку». Как это было? В августе 1825 г. Джеймс Бланделл был вызван мистером Уоллером, коллегой-хирургом, работавшим с ним в Гай-госпитале, к женщине, умирающей от послеродового кровотечения. Однако для этой женщины все закончилось благополучно, она была спасена, и не исключено, что основной причиной для счастливого исхода стала трансфузия крови, осуществленная доктором Бланделлом. Донором крови был муж пациентки. Кровь забиралась у него шприцом из кубитальной вены и немедленно вводилась родильнице. Подробнейшее сообщение об этом событии было впоследствии опубликовано мистером Уоллером, и тем самым впервые в истории медицины был официально зарегистрирован факт успешной трансфузии человеческой крови [5] . Рассуждая о доле везения, явно имевшей место в этом случае, не следует забывать, что только в 1900 г. австрийским врачом-патологом Карлом Ландштейнером (Karl Landsteiner, 1868-1943), было открыто групповое различие крови, и было показано, что не все группы крови совместимы друг с другом. Почему мистер Уоллер позвал на помощь именно Джеймса Бланделла? Ответ на этот вопрос будет очень прост. Доктор Уоллер прекрасно был осведомлен о научных экспериментах по трансфузии крови, которые проводил его коллега уже в течение 7 лет. Действительно, трансфузия крови давно входила в сферу научных интересов доктора Бланделла. Уже с самого начала медицинской карьеры ему пришлось наблюдать множество смертей от кровотечений. Сам Бланделл неоднократно вспоминал особо впечатливший его случай смерти женщины от послеродового кровотечения: «Рассуждая позже на эту мрачную тему, я отметил обстоятельства, которые придавали ей особый интерес. Я не мог противостоять нахлынувшим размышлениям о том, что эта больная, вероятно, могла быть спасена переливанием крови; и, не смотря на то, что здесь была небольшая благоприятная возможность для операции в обычном режиме, сосуды могли быть пополнены кровью посредством шприца с легкостью и быстротой» [6] . Именно этот трагический случай и подтолкнул Джеймса Бланделла начать целую серию экспериментов по переливанию крови на животных. Далее мы расскажем об этом более подробно, а пока, наверное, есть смысл сделать небольшое отступление и коснуться извечной темы приоритетов в научных открытиях. Кроме того, мы знаем, что Джеймс Бланделл обучался медицине в Эдинбурге. Мы так же знаем, что выпускники этого учебного заведения оставили значительный след в истории переливания крови, и данное интересное обстоятельство требует от нас отдельного исследования и особого рассмотрения. Эдинбургский след в истории гемотрансфузии Британским и американским историкам медицины пока еще не удалось «договориться» окончательно, кто же на самом деле первым осуществил успешную трансфузию крови по схеме «от человека к человеку», и когда это произошло. Во всяком случае, в обзорах по истории гемотрансфузии американские исследователи, отдавая должное англичанину Джеймсу Бланделлу, все же вносят существенную поправку, утверждая, что «по некоторым сведениям» еще в 1795 г. знаменитый американский хирург Филипп Синг Физик (Philip Syng Physick, 1768–1837) успешно перелил кровь от человека к человеку [7] . Поскольку Физик не опубликовал описание этого случая, пальма первенства в трансфузии человеческой крови принадлежит Джеймсу Бланделлу
Но нет никаких сомнений в том, что Филиппа Физика, выдающегося хирурга, названного впоследствии соотечественниками «отцом американской хирургии», интересовали вопросы лечения кровопотери и геморрагического шока. Не исключено, что он, как и многие врачи того времени, активно занимался экспериментами по переливанию крови. Кроме того, освятить один из этапов истории гемотрансфузии присутствием такой интересной и противоречивой во многом личности для некоторых заинтересованных американских исследователей представляется весьма заманчивой идеей. Филипп Синг Физик родился в Филадельфии (штат Пенсильвания, США) 7 июля 1768 г. Закончил медицинский факультет Пенсильванского университета в 1785 г. После трех лет работы под началом известного врача Адама Кюна ( Adam Kuhn , 1741–1817) Физик уехал в Лондон и стал учеником знаменитого хирурга и анатома Джона Хантера (John Hunter, 1728-1793) . После трех лет обучения у Хантера Физик продолжил свое образование на медицинском факультете Эдинбургского университета, который закончил в 1792 г. с получением степени доктора медицины. Он вернулся в США в 1793 г. и прославил впоследствии свое имя на поприще хирургии и преподавательской деятельности. Для реаниматологов будет также весьма любопытным узнать, что именно Филипп Синг Физик внедрил и распространил в США метод промывания желудка как стандарт оказания помощи при отравлениях ядами. Как мы видим, и Джеймс Бланделл, и Филипп Синг Физик получили медицинское образование в Шотландии. Надо заметить, что в конце XVIII –начале XIX столетий Эдинбургский университет был очень привлекателен и идеален для студентов со всего света, как Старого, так и Нового. Такая популярность этого учебного заведения была вызвана в первую очередь отсутствием религиозных ограничений и сравнительно невысоким уровнем платы за обучение. Лекции в университете читались на английском языке, что было очень удобно для студентов, приезжавших из США [8]. Удивительно, но многие пионеры гемотрансфузии имеют непосредственное отношение к медицинскому факультету Эдинбургского университета, и не исключается возможность того, что эта явно прослеживаемая связь каким-то образом обусловлена особенностями и традициями данной знаменитой медицинской школы. В Эдинбургском университете обучался медицине и Уильям Торнтон (William Thornton, 1759–1828), чье имя можно встретить в американских обзорах по истории гемотрансфузии в связи с причастностью этого доктора к драматическим событиям смерти Джорджа Вашингтона. Уильям Торнтон родился 20 мая 1759 г. на Тортоле (Виргинские острова). После получения медицинского образования он не стал заниматься врачебной практикой. По всей видимости, этому мешал слишком широкий спектр увлечений Уильяма Торнтона, включавший живопись, поэзию, философию, астрономию, разведение лошадей, строительство пароходов и вопросы управления государством и др. В 1787 г. он иммигрировал в США, и обосновался в Филадельфии.
Будучи врачом по специальности, он тем не менее прославил свое имя в делах, которыми занимался как дилетант-любитель. В 1790 г. по указу конгресса была основана столица США Вашингтон, а уже в 1792 г. был объявлен открытый конкурс на лучший проект здания парламента страны – Капитолия. Как известно, не боги горшки обжигают, и в конкурсе неожиданно победил тридцатитрёхлетний Уильям Торнтон. Причем он даже несколько опоздал с представлением своей работы. Узнав, что на проект Капитолия объявлен конкурс, Торнтон попросту сел за учебники по архитектуре и всего через несколько недель произвёл на свет проект будущего здания. На осуществление этого проекта американское правительство выделило Торнтону участок земли и 500 долларов – по тем временам вполне приличные и не малые деньги. А «открывать» Капитолий пришлось второму президенту США Джону Адамсу. 22 ноября 1800 г. он произнес речь на совместном заседании сената и палаты представителей в новом здании. Однако сооружение Капитолия продолжалось еще несколько лет после официального открытия. Например, знаменитый купол, увенчанный шестиметровой статуей Свободы, был закончен только к 1865 г. Кстати, в 1814 г. Капитолий, как и Белый дом, был сожжен англичанами, но затем восстановлен. Сегодня Капитолий – самое большое здание в Вашингтоне. Его длина – 250 м, ширина – около 115 м, а высота купола – 45 м. В нем 540 комнат, 658 окон, 850 дверей. Каждый год его посещают 3 миллиона туристов. Строить в американской столице дома выше Капитолия запрещено законом. Уже позднее, как признанный мастер, Торнтон участвовал в проектировании таких известных архитектурных сооружений, как «Восьмигранник» (Octagon House) в Вашингтоне, площадь Тюдор-плейс (Tudor Place) в Джорджтауне и др. Он стал членом столичной городской комиссии и другом президента США Джорджа Вашингтона. В декабре 1799 г. Уильям Торнтон был срочно вызван в Маунт-Вернон, родовое имение Вашингтона, чтобы проститься с умирающим другом. Обстоятельства смерти президента были следующими. 12 декабря 1799 г. 67-летний Вашингтон попал в сильный снегопад и простудился. Интересно, что за свою долгую по стандартам XVIII века жизнь первый президент США пережил войну, опасные для жизни лихорадки и даже оспу. Но на этот его организм не смог противостоять инфекции. Помимо лихорадки его беспокоили сильные боли в горле и осиплость голоса. Ночью он уже почти не мог говорить и дышать. Его лечением весьма активно и безуспешно занимались три известных врача, обрушивших на больного почти весь арсенал лекарских процедур и средств того времени: кровопускания, шпанские мушки, уксус, горячий шалфейный настой… Вашингтон даже взмолился: «Дайте мне спокойно умереть без вашего врачевания!». Однако просьба его не была уважена, и больной скончался через двое суток. Не исключено, что в этом сыграли зловещую роль неумеренные кровопускания. В течение 12 часов, в три приема у больного президента было «выпущено» почти 2,5 литра «дурной» крови. Развившаяся вследствие этого гиповолемия была усугублена назначением слабительного средства. 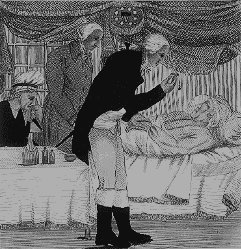 Смерть Джорджа Вашингтона Официальный посмертный диагноз гласил, что Вашингтон умер от отека горла, развившимся вследствие абсцесса миндалин. Современная медицина полагает, что на самом деле Вашингтон умер от удушья, вызванного острым эпиглотитом, тяжелым воспалением надгортанника и тканей гортаноглотки, характеризующимся быстро нарастающими симптомами затрудненного дыхания в результате отёка надгортанника и черпалонадгортанных складок. В наши дни эпиглотит обычно хорошо излечивается с помощью антибиотиков, но также требует повышенного внимания и в некоторых случаях наложения трахеостомы для устранения причины обструктивной дыхательной недостаточности. Кстати говоря, Элиша Каллен Дик ( Elisha Cullen Dick ), самый молодой врач из этого консилиума докторов, залечивших Вашингтона, возражал против кровопусканий, и предлагал выполнить трахеотомию, которая, по его мнению, существенно помогла бы больному. Но его мнение было отвергнуто авторитетным старшим коллегой Джеймсом Крейком ( James Craik ) [9] . А в это время на помощь другу Джорджу именно с целью выполнения спасительной трахеотомии уже спешил Уильям Торнтон. Однако он прибыл только 15 декабря, через день после того, как умер Вашингтон. Торнтон как ребенок отказался поверить в смерть друга, и начал уверять себя и окружающих, что Вашингтон находится в состоянии глубокого патологического сна, из которого его можно вывести. Он настаивал на немедленном осуществлении предложенного им способа «оживления» Вашингтона. Согласно данному способу, тело президента следовало постепенно согревать в воде, меняя ее с прохладной на более теплую. Одновременно требовалось выполнить трахеотомию для получения возможности эффективного искусственного дыхания. Затем можно было бы перейти к укутыванию тела в теплые одеяла и к энергичным растираниям кожи. Эти мероприятия, по мнению Торнтона, помогли бы «расширить» сосуды и подготовить их для «оживляющего» переливания крови ягненка [10] . Однако Марта Вашингтон и другие родственники, а также друзья президента отвергли «безумный» план Торнтона. Поскольку этот случай имел отношение к смерти первого гражданина США, он, разумеется, нашел достаточное отражение в литературных источниках. Более того, иногда некоторые исследователи пытаются даже представить Уильяма Торнтона «отцом эфферентной медицины», хотя никаких оснований для этого нет совершенно, да и сам Торнтон вряд ли нуждался бы в таком излишнем канонизировании. Он и так навсегда вошел в список «самых знаменитых американцев» как творец Капитолия, символа американской демократии. В 1802 г. президент Т. Джефферсон назначил Уильяма Торнтона комиссаром по вопросам патентов. Он стал единственным человеком, ответственным за получение заявок, регистрацию и одобрение патентов. Фактически офис Торнтона представлял собою первое патентное бюро. Среди первых патентов было и несколько на изобретения самого Торнтона. Умер Уильям Торнтон 28 марта 1828 г., в Вашингтоне. По всей видимости, из всех птенцов гнезда Эдинбургской медицинской школы самый значимый вклад в развитие науки о переливании крови был внесен Джоном Генри Ликокком (John Henry Leacock). Благодаря проведенному этим врачом в 1816 г. ряду экспериментов по переливанию крови между животными, закончился эмпирический этап в развитии науки о гемотрансфузии. Ранее в подобных опытах исследователями при совершенном отсутствии какого-либо системного подхода в соответствии с очень ограниченным уровнем знаний того времени очень часто переливалась кровь между животными разных видов. В качестве доноров крови использовались главным образом собаки и овцы. Переливаемая людям кровь животных вызывала многочисленные, в том числе и смертельные, осложнения. Тем не менее, никто из экспериментаторов, кроме доктора Ликокка, не смог догадаться о существовании межвидовой несовместимости крови. Джон Генри Ликокк первым заявил об открытии данного феномена в своей диссертационной работе, опубликованной в 1817 г. [11] . Таким образом, доктор Ликокк проторил путь и указал правильное направление к открытию групп крови, состоявшемуся только в 1900 г. Однако имя этого исследователя было совершенно незаслуженно забыто потомками. Откровенно говоря, заслуги доктора Ликокка попросту остались в тени славы Джеймса Бланделла, а между тем, сам Бланделл неоднократно напоминал современникам в своих статьях и лекциях, что именно доктор Ликокк дал ему «…первые понятия по теме». [12] . Доктор Джон Генри Ликокк был сыном сахарного плантатора с о. Барбадос (Карибские острова). Его предки, гемпширские переселенцы, покинули Англию и обосновались на Барбадосе еще в 1635 г. С этого времени «сахарная» фортуна не раз улыбалась предкам Ликокка, способствуя многократному обогащению и процветанию семейства, и почти столько же раз отворачивалась от них, доводя их почти до полного разорения. Тем не менее, у отца Джона Ликокка нашлось достаточно средств, чтобы обеспечить сыну достойное образование и отправить его в Эдинбург обучаться медицине. Джон Генри Ликокк закончил медицинский факультет Эдинбургского университета в 1817 г., всего на четыре года позже Джеймса Бланделла. Его выпускная диссертационная работа была посвящена проблемам переливания крови [11] . Как мы помним, Джеймса Бланделла на данном этапе получения им медицинского образования больше интересовало влияние музыки на организмы английских леди и джентльменов. В своей работе Ликокк не только попытался защитить гемотрансфузию как способ лечения кровопотери, но и ехидно прокомментировал очень распространенный в то время, универсальный способ лечения почти всех существующих болезней – кровопускание. Он спрашивал: «Если мы пытаемся лечить болезни кровопусканием, то почему мы не имеем права применять лечение абсолютно противоположным способом, а именно гемотрансфузией?» . Он проводил свои эксперименты на собаках и кошках и смог показать опасность межвидового переливания крови. Говоря о возможности лечения кровопотери у людей, Ликокк настойчиво рекомендовал применять только человеческую кровь. Сначала доктор Ликокк использовал в качестве реципиентов собак и кошек, а в качестве доноров собак и овец. Он провел восемь опытов, в которых методом кровопускания вызывал у исследуемых животных значительную кровопотерю, а затем пытался восполнить ее переливанием донорской крови. С этой целью он применил оригинальную «систему для трансфузий», изготовленную из мочеточника вола, к концам которого прикреплялись иглы из перьев ворона. Один конец этой «магистрали» устанавливался в артерии донора, другой в вене реципиента. Три собаки, которым для лечения кровопотери переливалась кровь от доноров-собак, успешно перенесли этот эксперимент. Две кошки тяжело перенесли переливание собачей крови, но выжили. Но когда кровь ягнят переливалась собакам, из трех выжила только одна. Оценивая результаты экспериментов, Ликокк отметил, что донорская кровь от «животного того же вида обеспечивает поддержание жизни», но кровь от животных других видов «…как оказывается, не отвечает поставленной цели». Затем Ликокк провел ряд экспериментов с перекрестным переливанием крови между двумя собаками, а также между кошкой и собакой. В итоге доктор Ликокк пришел к окончательному выводу – переливание крови между животными разных видов не только бессмысленно, но и опасно. В предисловии к изданной диссертации Ликокка редактор журнала восторженно написал: «Эта работа стоит десять тысяч фунтов! …это должно быть напечатано золотыми буквами, и должно быть вколочено в мозги каждому медику» [11] . Вскоре доктор Ликокк вернулся на о. Барбадос. Не известно, продолжал ли он в дальнейшем заниматься врачебной практикой. В 1826 г. Ликокк снова вернулся в Англию, где и умер в 1828 г. Кстати говоря, в своей диссертационной работе доктор Ликокк лишь вкратце обозначил, что переливание крови по схеме «от человека к человеку» имеет большие перспективы в медицине, и что «… это подтверждено как моими собственными экспериментами, так и подобными экспериментами других». К сожалению, он не упомянул о данном обстоятельстве более подробно. После этого Ликокк вообще больше нигде не публиковался. Поскольку случай успешной гемотрансфузии родильнице, проведенной Джеймсом Бланделлом в августе 1825 г., был опубликован мистером Уоллером, любые сомнения и споры о приоритетах теперь не имеют для научного сообщества никакого значения. Предшественники Джона Ликокка и Джеймса Бланделла Хотя Джеймс Бланделл был первым врачом, успешно перелившим кровь по схеме «от человека к человеку» , опыты в этом направлении, а также попытки трансфузии крови человеку проводились уже задолго до него. Несколько позже, в 1875 г., немецкий физиолог Леонард Ландуа (Leonard Landois, 1837–1902) нашел в литературе несколько сот случаев переливания крови между животными, между людьми и от животных людям. Как известно, первым кровь от животного к человеку перелил парижский врач и астролог, профессор Жан-Батист Дени (Jean-Baptiste Denis). Он родился приблизительно в 1640 г. и был сыном известного инженера, крупного специалиста по гидросооружениям, прославившегося успешным выполнением заказа короля Франции по сооружению специальных насосов и системы подачи воды из Сены к фонтанам Версальского дворцового парка. Со слов самого Дени, он изучал медицину в Монпелье, однако историками медицины в архивах медицинского факультета не было найдено никаких подтверждений этому факту [13] . Известно, что одно время он изучал медицину в Реймсе, но и там не было найдено никаких данных о присвоении Дени степени доктора медицины. В Париже Дени преподавал философию и математику, подписывая свои печатные работы и статьи как «профессор Дени». Однако и о наличии у Дени какой-либо ученой степени по математике или философии также не было обнаружено никаких доказательств. С 1664 г. Дени начал читать публичные лекции по физике, математике и медицине в своем собственном доме в Париже, и даже издал их отдельной книгой [14] . В это же время он входит в неформальную научную группу, которой руководил Habert Montmort. Целью этого научного кружка было изучение и обсуждение новой философии. В те времена, как во Франции, так и в Англии, существовало достаточно много подобных сообществ и научных кружков, что значительно способствовало объединению научного потенциала и созданию Лондонского Королевского научного общества в Англии, и Парижской Академии наук во Франции. Тем не менее, когда в 1666 г. была основана Парижская Академия наук, группа, в которую входил Дени, проигнорировала это знаменательное событие и продолжала организовывать свои независимые встречи и заседания. Следует напомнить, что все эти события происходили после открытия Уильямом Гарвеем (William Harvey, 1578-1657) в 1628 г. учения о системе кровообращения, что значительно стимулировало в научных кругах эксперименты по дальнейшему изучению этой системы. Гарвей описал большой и малый круги кровообращения, доказал, что сердце является активным началом и центром кровообращения, что заключающаяся в организме масса крови должна возвращаться обратно в сердце. Гарвей выяснил вопрос о направлении движения крови и предназначении клапанов сердца, объяснил истинное значение систолы и диастолы, показал, что циркуляция крови обеспечивает ткани питанием, и т.д. Свою теорию он представил в опубликованной в 1628г. знаменитой книге «Exercitatio Anatomica De Motu Cordis et Sanguinis in Animalibus», послужившей основой для современной физиологии и кардиологии. В системе кровообращения, описанной Гарвеем, отсутствовало, однако, важное звено - капилляры. Восполнил его итальянский биолог и врач Марчелло Мальпиги (Marcello Malpighi, 1628-1694), открывший мельчайшие сосуды, связывающие артерии и вены между собой. К сожалению, многие из передовых представителей медицинской науки отнеслись к новому открытию либо холодно, либо резко отрицательно. Прошло ещё почти полтора столетия, прежде чем врачи полностью поняли значение исследований Гарвея и осознали, что многие клинические признаки, которые до тех пор считались самостоятельными патологическими единицами, как, например, одышка и водянка, связаны с нарушением сердечной деятельности. Однако очень восторженно встретили учение Гарвея в Англии участники так называемой «оксфордской группы». В эту исследовательскую группу, которой руководил Роберт Бойль (Robert Boyle, 1627-1691), входили Ричард Ловер (R. Lower, 1631-1691), Томас Уиллис (Thomas Willis, 1621-1675); Уильям Петти (William Petty, 1623-1687); архитектор Кристофер Рэн (C. Wren, 1632-1723); Джон Локк (John Locke, 1632-1704); Джон Мейоу (John Mayow, 1643-1679); Роберт Гук (Robert Hooke, 1635-1703), и многие другие. Участники группы в своих экспериментах стремились к дальнейшему развитию теории кровообращения. А с 1656 г. основным объектом их исследований стала кровь. К этому периоду деятельности «оксфордской группы» в ее активе уже были первые в мире документированные внутривенные вливания, выполненные Кристофером Рэном. Примерно в 1656 г. К. Рэн начал проводить эксперименты по внутривенным введениям настойки опия, пива, вина, эля, молока и т.д. В качестве инъекционной иглы К. Рэн использовал птичье перо, а вместо шприца пузыри рыб и животных, ведь до изобретения полой инъекционной иглы и шприца оставалось ещё целых два века. Результаты этих исследований были опубликованы в 1665 г. в «Философских Трудах Лондонского Королевского общества». Таким образом, знаменитого английского архитектора Кристофера Рэна можно причислить к основоположникам современной инфузионной терапии и внутривенного наркоза. К этому периоду деятельности «оксфордской группы» в ее активе уже были первые в мире документированные внутривенные вливания, выполненные Кристофером Рэном. Примерно в 1656 г. К. Рэн начал проводить эксперименты по внутривенным введениям настойки опия, пива, вина, эля, молока и т.д. В качестве инъекционной иглы К. Рэн использовал птичье перо, а вместо шприца пузыри рыб и животных, ведь до изобретения полой инъекционной иглы и шприца оставалось ещё целых два века. Результаты этих исследований были опубликованы в 1665 г. в «Философских Трудах Лондонского Королевского общества». Таким образом, знаменитого английского архитектора Кристофера Рэна можно причислить к основоположникам современной инфузионной терапии и внутривенного наркоза.
Ловер изначально запланировал провести два разных эксперимента, которые теперь, с высоты медицины XXI столетия, могут показаться достаточно наивными. Суть одного эксперимента, проведенного уже в августе 1665 г., заключалась в переливании крови от большой собаки к маленькой собаке, и в последующем наблюдении, будет ли четвероногий реципиент обладать той же силой, что и донор. Разумеется, что опыт не подтвердил возможность передачи силы с помощью гемотрансфузии, но зато состоялся факт первого документированного переливания крови от одного животного другому. Правда, имеются данные, что ещё в 1656 г. переливание крови от одной свиньи к другой было выполнено врачом Томасом Коксом (T. Cocks).
Когда известия об этих экспериментах «оксфордской группы» в конце 1666 г., или в начале 1667 г., достигли Парижа, Французская Академия наук решила немедленно повторить их в виду актуальности, и назначила для этого специальный комитет, включавший анатома Louis Gayant, доктора Claude Perrault, и астронома Adrien Auzout, и 22 января 1667 г. Louis Gayant выполнил первое в Париже переливание крови от животного животному (использовались две собаки). Это событие привлекло внимание оппозиционной Академии наук научной группы, в которую входил Жан-Батист Дени. Habert Montmort, руководитель данного кружка к этому времени назвал свою исследовательскую группу не иначе как «Montmort Academy», поэтому на достижения официальной академии надо было отвечать достойно. Альтернативные эксперименты было поручено провести Жану-Батисту Дени и Полю Эммерецу (Paul Emmerez), хирургу больницы Св. Квентина. 3 марта 1667 г. они провели переливание крови от одной собаки к другой [15]. 2 апреля 1667 г. Жан-Батист Дени успешно перелил кровь от трех телят трем собакам [16], о чем можно узнать из опубликованных писем Дени в Лондонское Королевское научное общество. Однако эти успешные эксперименты Дени были лишь повторением экспериментов «оксфордской группы» и комитета Парижской Академии наук, и не более того. Жан-Батист Дени хотел быть знаменитым, и переливание крови человеку могло помочь ему в этом. Кроме того, надо было поставить на место зазнаек из Парижской Академии наук и этих выскочек-англичан из Оксфорда. Поль Эммерец с удовольствием согласился ему помочь в осуществлении новых экспериментов, и 15 июня 1667 г. они перелили примерно 12 унций крови ягненка «сонливому и лихорадящему» молодому человеку. После этого лечения неожиданно для всех молодой человек «стал быстро оправляться от летаргии, стал более упитанным и жизнерадостным на удивление всем, кто знал его раньше» [17]. Второе переливание крови овцы было выполнено сорокапятилетнему крепкому мужчине, плетенщику кресел, который на следующий же день вернулся к своей работе, как будто с ним вообще ничего не случилось. Однако с четвертым пациентом у Дени были серьезные неприятности. Это был сумасшедший, Антуан Моро (Antoine Mauroy). Он умер во время третьей трансфузии крови, и его жена обвинила Дени в том, что он уничтожил мужа. Возможно, женщина сделала это заявление, чтобы снять с себя всякие подозрения в убийстве, так как в последствии было доказано, что именно она дала своему надоевшему супругу яд. Суд принял во внимание это обстоятельство, и 17 апреля 1668 г. полностью оправдал Дени, но запретил любые попытки переливания крови человеку без официального разрешения медицинского факультета Парижского университета. Правда, Дени все-таки успел провести еще одну гемотрансфузию 10 февраля 1668 г. парализованной женщине [18]. Как бы соревнуясь с Дени, в ноябре 1667 г. Ричард Ловер выполнил первое в Англии переливание крови человеку. Этим человеком, согласившимся на переливание себе крови овцы, был, как описано в протоколах Лондонского Королевского общества, «весьма эксцентричный студент богословия», Артур Кога (Arthur Coga). Эксперимент оказался удачным. Одной из целей этого эксперимента было наблюдение, какие качества могут передаваться кровью при переливании. Кога, требуя за это оплаты, написал в Лондонское Королевское общество смешное письмо, в котором назвал себя «Вашим созданием, которое до этого было человеком, самим по себе, пока Ваш эксперимент не превратил меня в иное существо» . После такой веской аргументации ему пришлось заплатить 20 шиллингов. Он стал очень знаменитым, и его приглашали на многие вечеринки, после чего Артур Кога попросту спился. Но приоритет в переливании крови человеку принадлежит Жану-Батисту Дени (J.-B. Denis). Им же были отмечены первые осложнения переливания крови, так как в те времена никто и понятия не имел о групповой совместимости крови. Так как один из пациентов Дени (Antoine Mauroy) умер после переливания крови, и по этому делу было судебное разбирательство, в 1668 г. Палата депутатов Франции снова рассмотрела обстоятельства дела, и законодательно запретила переливание крови от животных человеку. После получения известия об осложнениях переливания крови, полученных Дени во Франции, «оксфордская группа» также прекратила свои эксперименты с гемотрансфузиями. Тем более что и Британский парламент в 1678 г. выступил с аналогичным запретом на гемотрансфузии. В 1673 г. Дени был приглашен в Англию королем Чарльзом II. Во время беседы король пожелал узнать подробнее об экспериментах Дени с переливанием крови и о других способах лечения, возможно открытых Дени. Находясь в Англии, Дени довольно успешно полечил французского посла и несколько важных людей из суда. Несмотря на предложения остаться, он вернулся в Париж, где продолжил свои занятия математикой и другими точными науками, но никогда больше не возвращался к медицине, и, тем более, к проблеме переливания крови. Он умер 3 октября 1704г. в Париже. Эксперименты Джеймса Бланделла Как мы видим, к началу исследований Джеймса Бланделла история гемотрансфузии была уже достаточно богата событиями и сопровождалась весьма интересными явлениями, вплоть до таких крайностей как обожествление данного метода и рождения мифов о даруемом переливанием крови омоложении организма, так и запрет гемотрансфузий на уровне государственных указов. Именно в те времена и родилась известная шутка: «Для переливания крови нужно не менее трех баранов: один, из которого берут кровь, другой – которому ее переливают, и третий – который все это делает». Не избежал искушения экспериментами с гемотрансфузией и дядя Джеймса Бланделла, доктор Джон Хайтон. Во всяком случае, один из опытов Хайтона по переливанию животной крови был опубликован в лондонском хирургическом журнале. Нет сомнений в том, что дядя сыграл свою роль в формировании мировоззрения племянника и его готовности начать исследования в области гемотрансфузии. Однако отправной точкой для начала исследований Бланделла послужили эксперименты доктора Джона Генри Ликокка. К чести самого Бланделла следует отметить, что он постоянно подчеркивал значение предшествующих работ по гемотрансфузии, проведенных в 1816 г. выходцами с о. Барбадоса, докторами Гудриджем и Ликокком, особо отмечая роль последнего. Как мы уже упоминали, 3 февраля 1818 г. Джеймс Бланделл наблюдал в Гай-госпитале случай смерти женщины от послеродового кровотечения. Тогда же ему в голову и пришла идея, что, возможно, эта женщина могла бы быть спасена, если бы ей было проведено переливание крови [6] . Обсуждая такую возможность спасения родильницы с коллегами, Бланделл осознал, что для эффективного осуществления процедуры переливания крови все же будет необходимо создать специальное устройство, что и было несколько позднее успешно претворено им в жизнь. В 1834 г. в своей книге «Принципы и практика акушерства» (The Principles and Practice of Obstetricy) Бланделл привел в пример этот случай в разделе, в котором он описывал состояние женщин, находящихся в гиповолемическом шоке, обусловленном послеродовым кровотечением: «Порою, Вы находите, что состояние больной время от времени явно улучшается. Ее руки и ноги становятся теплее, пульс сильнее, лицо ярче, разум светлее… Одним словом, появляются все признаки, что она идет на поправку… Однако с другой стороны Вы иногда сталкиваетесь с такими случаями, при которых, хотя кровотечение и останавливается, больная явно тяжелеет. При маточном кровотечении женщина иногда умирает в один момент, но чаще всего это происходит постепенно. А смерть в это время потрясает своей стрелой над жертвой... Женщина тянет к Вам свои беспомощные руки, прося поддержку, которую Вы не смогли бы ей дать, если бы не оставалось такое средство как трансфузия. Я видел, как одна женщина умирала в течение 2-3 часов, и не было тогда известного лекарства, которое могло бы ее спасти. Наблюдение этого драматического случая и привело меня впервые к трансфузии». [ 2 ] . Будучи хорошо знакомым с работой доктора Ликокка, Бланделл решил сначала повторить его эксперименты, несколько видоизменив их. В четырех случаях ему удалось оживить обескровленных собак переливанием крови от собак-доноров. Помня о неудаче Ликокка при переливании собакам крови ягнят, он решил попробовать перелить собакам человеческую кровь в качестве донорской. Четыре собаки погибли сразу же во время проведения трансфузии, одна прожила всего несколько дней, и лишь только одной из них удалось выжить. Примерно в это же время другой выходец с о. Барбадос, доктор Гудридж, также занимался опытами с гемотрансфузией на животных. Он сообщил, что ему все-таки удалось успешно перелить человеческую кровь собаке. Комментируя результаты опытов доктора Гудриджа, Бланделл отметил, что его собственные результаты более соответствуют результатам доктора Ликокка, и что переливание человеческой крови собакам совершенно бесперспективно, впрочем, как и любое другое переливание крови между животными разных видов. Опыты Бланделла отличались от трансфузий, проведенных доктором Ликокком следующими весьма существенными моментами:
Пользуясь шприцом и сосудом для сбора донорской крови, Бланделл также провел опыты по определению необходимого отрезка времени, чтобы успеть перелить кровь реципиенту, пока она не свернулась. После всестороннего изучения эффектов гемотрансфузии на животных Бланделл пришел к следующим выводам:
Успешно завершив серию экспериментов на животных, Бланделл решил осуществить гемотрансфузию «от человека к человеку». Он был очень внимательным и осторожным врачом и прекрасно понимал, что к отбору больных для проведения эксперимента в клинике следует подходить тщательно, чтобы не дискредитировать новый метод лечения [19] . Наверное, именно поэтому за десять последующих лет исследований можно насчитать только десять подтвержденных документально случаев трансфузии крови, осуществленных доктором Бланделлом. Первую трансфузию человеческой крови Джеймс Бланделл выполнил в августе 1818 г. своему больному, умирающему от рака желудка. После переливания шприцем 12 унций донорской крови пациент прожил всего 56 часов [20] . Другой безуспешный случай гемотрансфузии состоялся не по поводу кровотечения. Бланделл хотел оценить эффекты гемотрансфузии при послеродовом сепсисе. Он перелил родильнице всего 6 унций крови, но женщина вскоре все равно умерла. Хотя это был вполне логичный и ожидаемый исход, он был, по всей видимости, значительно приближен проведенной гемотрансфузией [1] . Следующие восемь гемотрансфузий Бланделл провел, пытаясь восполнить массивную кровопотерю, причем в шести из них гемотрансфузии проводились в связи с послеродовыми кровотечениями. Первые две гемотрансфузии были неудачными, но они были выполнены уже агонирующим женщинам [1] . Зато в следующих четырех случаях послеродового кровотечения Бланделл оказался на высоте, и родильницы-реципиенты были спасены. Первая успешная гемотрансфузия Джеймса Бланделла, как уже было отмечено нами ранее, состоялась в августе 1825 г. [1, 5, 21, 22, 23] . Эмоциональные отзывы двух больных на гемотрансфузию были даже отражены Бланделлом в опубликованных сообщениях о данных случаях: «Я силен как бык» [21] и «… она чувствовала, как жизнь вливалась в ее тело» [23] . В первых двух успешных случаях трансфузии крови по поводу послеродового кровотечения донорами являлись мужья пациенток, а в третьем и четвертом случаях в качестве доноров выступили сами лечащие хирурги. Объем гемотрансфузий, проведенных Бланделлом родильницам, колебался от 4 до 14 унций.
Была также проведена гемотрансфузия в объеме 16 унций мужчине, находившемуся в тяжелом гиповолемическом шоке, вызванном разрывом артерии. Спасти этого пациента по понятным причинам не удалось. Однако гемотрансфузия, проведенная мальчику, потерявшему много крови из-за ампутации нижней конечности, оказалась успешной [1] . Таким образом, общий успех гемотрансфузий, осуществленных Бланделлом, составил 50%. Остальные больные умерли, несмотря на переливание крови, а возможно и благодаря ему. Необходимо отметить заслуги Бланделла в первом описании клинических симптомов гемотрансфузионных осложнений – беспокойство, дрожь в руках, тошнота, боли в животе. Автор рекомендовал прекращать переливание в случае появления этих симптомов. Высокая степень осложнений, сопровождавших переливание крови, послужила Джеймсу Бланделлу стимулом для дальнейшего совершенствования технологии гемотрансфузии. Его первые гемотрансфузии выполнялись посредством венесекции с помощью шприца. Однако еще во время экспериментов над животными Бланделл отметил, что задержка с переливанием крови от донора может привести к свертыванию переливаемой крови. Чтобы решить эту проблему им были изготовлены два прибора – Gravitator, с помощью которого гемотрансфузия осуществлялась под действием силы тяжести, и Impellor , при помощи которого кровь переливалась под давлением [19] .
Хотя возможность переливания крови от человека к человеку ранее обсуждалась в литературе на протяжении столетий, именно Джеймс Бланделл сделал эту мечту действительностью. Полученные им положительные результаты склонили и других врачей последовать его примеру. Переливание крови начало свое триумфальное шествие вначале по Европе, а позже и по Америке. Уже через несколько лет после опытов Бланделла на страницах русских журналов также начали появляться статьи, касающиеся проблем переливания крови. Касаясь вклада акушеров-гинекологов в развитие гемотрансфузии, обязательно следует вспомнить имена Джона Брекстона Хикса (John Braxton Hicks, 1823–1897) и Джеймса Хобсона Авелинга (James Hobson Aveling, 1828–1892). Доктор Хикс также как и Джеймс Бланделл работал в Гай-госпитале в Лондоне, и был первым врачом, применившим гемоконсервант (фосфат соды) для предотвращения свертывания донорской крови донора. Хотя применение гемоконсерванта в целом было вполне успешным, начало внедрения этого метода было очень тернистым. Первые четыре гемотрансфузии, при которых был использован фосфат соды, закончились смертельными исходами. На самом деле нетерпеливому Хиксу надо было подождать более подходящего для апробации нового метода случая, ибо у всех этих четырех женщин имело место массивное кровотечение, и они уже были обречены исходно [24] . Другой акушер из Лондона, Джеймс Хобсон Авелинг, изобрел простой прибор для прямой трансфузии крови от донора. Он носил его с собой в течение 8 лет, «...пока не представился удобный случай для применения». Этот прибор Авелинг применил в 1872 г. во время гемотрансфузии женщине с послеродовым кровотечением. Ей перелили примерно 250 мл крови ее же кучера, и она выжила [25] . Прибор Авелинга состоял из двух серебряных канюль, соединенных резиновой трубкой со сжимающейся грушей в середине. Груша предназначалась для форсирования потока донорской крови. Одна канюля вводилась в вену донора, другая в вену реципиента [25] . Последние годы жизни Джеймса Бланделла После увольнения из Гай-госпиталя Джеймс Бланделл довольно успешно занимался частной практикой. Он вставал очень поздно, проводил консультации в обеденное время, и поздно вечером отправлялся с визитами по домам своих пациентов на известной всему Лондону желтой коляске со специальным светом, позволявшим ему читать в поездках [4] . Он написал руководства по нормальной и патологической физиологии, три руководства по акушерству, гинекологии и педиатрии, и полностью прекратил медицинскую деятельность, не достигнув своего шестидесятилетия. Бланделл никогда не был женат, и после окончания практики продолжил свою холостяцкую жизнь в уютном доме N 80 на улице Пиккадилли. У него имелся еще один собственный дом в Вестминстере, и земельные владения в предместье Лондона. Из близких и родственников с ним проживала только его племянница, взявшая все заботы по быту на себя. Последние 30 лет своей жизни он посвятил изучению произведений античной литературы, любимому греческому языку и коллекционированию редких книг по акушерству и гинекологии, которые завещал Акушерскому обществу Лондона. Джеймс Бланделл умер дома 15 января 1878 г. в возрасте 87 лет. Список литературы
|